-
甲状腺乳头状癌是最常见的甲状腺癌类型,发生率占所有甲状腺癌的70%~85%。常规甲状腺乳头状癌的10年存活率超过95%[1]。然而近年研究[2]表明,甲状腺乳头状癌发生变异,如弥漫性硬化、高细胞或柱状细胞变异等,可导致病人转移率、复发率及放射性碘治疗耐药性增加。甲状腺癌容易发生淋巴结转移,故甲状腺切除联合中央区淋巴结清扫是其标准术式,但是否进行甲状腺系膜切除术仍存在争议[3]。本研究旨在观察甲状腺系膜切除术在甲状腺乳头状癌病人中央区淋巴结清扫中的效果及其对病人远期复发转移率的影响,为完善甲状腺乳头状癌的手术方案提供依据。现作报道。
-
选择2014年1月30日至2017年1月30日在我科行甲状腺癌根治术的140例甲状腺乳头状癌病人。纳入标准:术后常规病理学检查确诊为甲状腺乳头状癌;AJCC第7版TNM分期Ⅰ~Ⅲ期;病历资料完整;依从性可。排除标准:合并其他恶性肿瘤、自身免疫性疾病、严重心脑肺等基础疾病预期生存时间小于4年、凝血功能异常等;不符合手术指征者;术前接受抗癌治疗(生物治疗、放化疗、免疫治疗)等;正在参与其他研究;不能获得随访者。其中行甲状腺系膜切除术病人50例作为观察组,行常规中央区淋巴结清扫病人90例作为对照组。2组性别、年龄、TNM分期、肿瘤位置、单发或多发、肿瘤直径等一般资料差异均无统计学意义(P>0.05)(见表 1),具有可比性。
分组 n 男 年龄/岁 TNM分期 肿瘤位置 吸烟 饮酒 单发 肿瘤直径/cm Ⅰ~Ⅱ期 Ⅲ期 单侧 双侧 观察组 50 27(54.0) 50.3±5.9 25(50.0) 25(50.0) 31(62.0) 19(38.0) 9(18.0) 11(22.0) 35(70.0) 3.7±0.9 对照组 90 46(51.1) 51.2±5.8 50(55.6) 40(44.4) 65(72.2) 25(27.8) 16(17.8) 20(22.2) 70(77.8) 3.6±0.9 χ2 — 0.11 1.05* 0.40 1.56 0.00 0.00 1.04 0.44* P — >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 *示t值 表 1 2组病人一般资料比较[n;百分率(%)]
-
根据《甲状腺结节和分化型甲状腺癌诊治指南》切除原发病灶[4]。在此基础上对照组行常规中央区淋巴结清扫:淋巴结清扫范围为上至甲状软骨,下至胸腺,前界为颈深筋膜浅层,后界为颈深筋膜深层;观察组行甲状腺系膜切除的中央区淋巴结清扫:将内脏筋膜后层提起,暴露气管前间隙,向下分离至头臂动脉,两侧至气管食管沟,将内脏筋膜切开使咽后间隙暴露,向上分离至甲状软骨,向上分离至锁骨,内侧分离至食管后方,将气管旁脂肪组织、淋巴组织切除,将甲状腺系膜整块切除。
-
比较2组病人手术指标(手术时间、术中出血量、术后住院时间、术后下床活动时间)、术后并发症发生率以及手术前后血清甲状旁腺激素(PTH)、血钙水平。并于手术后通过住院病历、门诊病历、电话随访等方式,随访至2019年1月,随访终点为复发、转移,比较2组病人复发转移率。
-
采用t检验、χ2检验、Fisher′s确切概率法、方差分析和q检验。
-
观察组手术时间明显长于对照组(P < 0.01),2组术中出血量、术后住院时间及术后下床活动时间差异均无统计学意义(P>0.05)(见表 2)。
分组 n 手术
时间/min术中
出血量/mL术后住院
时间/d术后下床
活动时间/h观察组 50 111.5±15.8 54.2±5.6 6.2±1.1 8.9±1.6 对照组 90 97.5±12.6 55.4±5.7 6.1±1.0 9.0±1.7 t — 5.74 1.20 0.55 0.34 P — < 0.01 >0.05 >0.05 >0.05 表 2 2组病人手术指标比较($\overline x \pm s$)
-
2组病人手术前后的血清PTH、血钙水平差异均无统计学意义(P>0.05)。2组第1、3天血清PTH和血钙水平均较术前降低(P < 0.05)(见表 3)。
分组 n 术前 术后第1天 术后第3天 F P MS组内 血清PTH/(pg/mL) 观察组 50 45.5±4.7 32.5±4.3* 37.8±3.8*# 116.49 < 0.01 18.340 对照组 90 45.8±5.7 33.3±4.2* 38.0±4.8*# 147.10 < 0.01 24.390 t — 0.32 1.08 0.27 — — — P — >0.05 >0.05 >0.05 — — — 血钙/(mmol/L) 观察组 50 2.23±0.26 1.91±0.24* 1.93±0.24* 26.37 < 0.01 0.061 对照组 90 2.25±0.34 1.92±0.26* 1.91±0.21* 44.47 < 0.01 0.076 t — 0.36 0.22 0.51 — — — P — >0.05 >0.05 >0.05 — — — q检验:与术前比较*P < 0.05;与术后第1天比较#P < 0.05 表 3 2组病人手术前后血清PTH和血钙水平比较($\overline x \pm s$)
-
2组病人术后并发症差异无统计学意义(P>0.05)(见表 4)。观察组无二次手术病人,对照组病人中1例进行二次手术,2组二次手术率差异无统计学意义(P>0.05)。
分组 n 喉返神经
暂时损伤喉返神经
永久损伤切口感染 术后出血 总并发症 χ校正2 P 观察组 50 1(2.0) 0(0.0) 1(2.0) 1(2.0) 3(6.0) 对照组 90 2(2.2) 1(1.1) 0(0.0) 1(1.1) 4(4.4) 0.00 >0.05 合计 140 3(2.1) 1(0.7) 1(0.7) 2(1.4) 7(5.0) 表 4 2组术后并发症及再手术率比较[n;百分率(%)]
-
2组病人随访时间24~60个月,中位随访时间为45.2个月,共复发转移15例,2组复发转移率差异有统计学意义(P < 0.05)(见表 5)。
分组 n 再发乳头状癌 转移 复发转移 观察组 50 1(2.0) 0(0.0) 1(2.0) 对照组 90 9(10.0) 5(5.6) 14(15.6) χ校正2 — 2.01 1.49 4.84 P — >0.05 >0.05 < 0.05 表 5 2组病人术后复发转移率比较[n;百分率(%)]
-
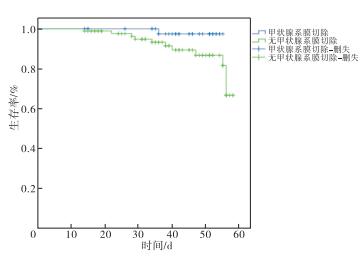
Kaplan-Meier分析及Log-rank检验显示,甲状腺系膜切除术病人复发转移率低于非系膜切除术病人(P < 0.05)(见图 1)。Cox比例风险模型单因素分析显示,TNM分期、腺外侵犯、肿瘤部位、淋巴结转移、甲状腺系膜切除是甲状腺乳头状癌病人复发转移率的影响因素(P < 0.05)(见表 6);多因素分析显示,TNM分期、腺外侵犯、淋巴结转移、甲状腺系膜切除均为甲状腺乳头状癌病人复发转移率的独立影响因素(P < 0.05)(见表 7)。
因素 P OR 95%CI 年龄(≤55岁vs>55岁) >0.05 1.087 0.947~2.974 性别(男vs女) >0.05 0.367 0.168~1.248 TNM分期(Ⅰ~Ⅱ期vsⅢ期) < 0.05 1.309 1.104~3.047 腺外侵犯(是vs否) < 0.05 1.557 1.127~4.486 肿瘤部位(单纯vs双侧) < 0.05 1.837 1.201~6.177 个数(单灶vs多灶) >0.05 0.741 0.618~2.813 淋巴结转移 < 0.05 1.512 1.237~4.005 肿瘤最长径(≤3 cm vs>3 cm) >0.05 0.689 0.397~2.481 甲状腺系膜切除(是vs否) < 0.05 1.375 1.118~3.997 表 6 甲状腺乳头状癌病人复发转移率的单因素分析
因素 P OR 95%CI TNM分期(Ⅰ~Ⅱ期vsⅢ期) < 0.05 1.524 1.124~4.147 腺外侵犯(是vs否) < 0.05 1.647 1.257~5.984 淋巴结转移(是vs否) < 0.05 1.857 1.337~6.005 甲状腺系膜切除(是vs否) < 0.05 1.356 1.116~3.784 表 7 甲状腺乳头状癌病人复发转移率的多因素分析
-
流行病调查[5]显示,甲状腺癌是世界范围内发病率迅速增加的恶性肿瘤,已经成为世界各国主要疾病负担之一。在我国,近几年甲状腺癌发病率呈现快速升高趋势,在男性恶性肿瘤发病率中居第7位,女性中居第2位[6]。常见的甲状腺癌类型包括乳头状癌、未分化癌、髓样癌等,其中乳头状癌是甲状腺癌中最为常见的一种类型,特点为低度恶性,5年及10年生存率均高于95%,但具有淋巴结转移倾向。研究[7]显示,具有区域淋巴结转移的甲状腺乳头状癌复发转移率及死亡率高。因此,甲状腺癌淋巴结清扫成为甲状腺癌的标准治疗内容。
目前,甲状腺切除联合中央区淋巴结清扫已经成为临床甲状腺癌的标准术式,美国ATA指南和中国甲状腺癌诊治指南均建议对临床N1或T3~4、N0病人进行预防性中央区淋巴结清扫[4, 8]。标准淋巴结清扫方式不仅要求清除可能转移的淋巴结,还应清除淋巴结间淋巴管网,将相关淋巴系统完整切除。但甲状腺癌相关指南对是否应切除甲状腺系膜无明确说明。本研究结果显示,甲状腺系膜切除术与常规中央区淋巴结清扫在术后并发症、二次手术、术中出血、术后恢复等方面无明显差异,提示2种淋巴结清扫方式均可改善甲状腺功能,且安全性均较高,但甲状腺系膜切除术手术时间较长,可能与术中操作稍复杂相关。
本研究中,远期预后调查结果显示,行甲状腺系膜切除术病人复发转移率低于非系膜切除术病人,提示甲状腺系膜切除术的远期预后更佳。黄海燕等[9]研究发现,行甲状腺系膜切除术病人术后2年复发率低于常规中央区淋巴结清扫病人,与本研究结果相符。甲状腺系膜切除术远期预后更佳,可能与甲状腺筋膜间隙多,疏松结缔组织以及脂肪组织更适合外科操作,视野好、损伤少相关,且该清扫方式符合肿瘤淋巴结清扫整块切除原则,能彻底清除中央区淋巴组织和脂肪组织。本研究结果还显示,TNM分期、腺外侵犯、淋巴结转移与甲状腺乳头状癌复发转移率相关,与既往研究[10]结论相符。
综上,甲状腺乳头状癌病人行甲状腺系膜切除术的短期效果与常规中央区淋巴结清扫相当,远期复发转移率更低,远期预后更佳。
甲状腺系膜切除术对甲状腺乳头状癌病人复发转移率影响
Effect of thyroid mesangectomy on the recurrence and metastasis rates of thyroid papillary carcinoma patients
-
摘要:
目的 探讨甲状腺系膜切除术在甲状腺乳头状癌病人中央区淋巴结清扫中的效果及其对远期预后的影响。 方法 选择行甲状腺癌根治术的140例甲状腺乳头状癌病人,其中行甲状腺系膜切除术病人50例作为观察组,行常规中央区淋巴结清扫病人90例作为对照组。比较2组病人手术指标、术后并发症发生率以及手术后血清甲状旁腺激素(PTH)、血钙水平。随访至2019年1月,随访终点为复发或转移,比较2组病人复发转移率。 结果 观察组手术时间明显长于对照组(P < 0.01),2组术中出血量、术后住院时间及术后下床活动时间差异均无统计学意义(P>0.05)。2组病人手术前后的血清PTH、血钙水平差异均无统计学意义(P>0.05)。2组病人术后并发症差异无统计学意义(P>0.05)。观察组无二次手术病人,对照组中1例进行二次手术,2组二次手术率差异无统计学意义(P>0.05)。随访24~60个月,观察组复发转移率低于对照组(P < 0.05)。多因素分析显示,TNM分期、腺外侵犯、淋巴结转移、甲状腺系膜切除均为甲状腺乳头状癌病人复发转移率的独立影响因素(P < 0.05)。 结论 甲状腺系膜切除术的短期效果与常规中央区淋巴结清扫相当,远期复发转移率较低,远期预后更佳。 Abstract:Objective To investigate the effects of thyroid mesangectomy on lymph node dissection in central region of thyroid papillary carcinoma patients, and its influence on long-term prognosis. Methods One hundred and forty thyroid papillary carcinoma patients treated with radical thyroidectomy were divided into the observation group (50 cases treatment with thyroid mesangectomy) and control group (90 cases treatment with conventional central lymph node dissection).The surgical indexes, postoperative complications, and serum levels of postoperative parathyroid hormone (PTH) and calcium were compared between two groups.The patients were followed up to January 2019, and the recurrence and metastasis rate was compared between two groups. Results The operation time in observation group was significantly longer than that in control group (P < 0.01).There was no statistical significance in the amount of intraoperative blood loss, postoperative hospital stay and postoperative ambulation time between two groups (P>0.05).There was no statistical significance in the serum levels of PTH and calcium between two groups before and after operation, and the difference of postoperative complications was not statistically significant (P>0.05).No patients in the observation group received secondary surgery, while 1 patient in the control group received secondary surgery, and the difference of which was not statistically significant (P>0.05).During the following up of 24 to 60 months, the recurrence and metastasis rate in observation group was lower than that in control group (P < 0.05).The results of multivariate analysis showed that the TNM staging, extraglandular invasion, lymph node metastasis and thyroid mesangial resection were the independent factors influencing the recurrence and metastasis rate of thyroid papillary carcinomas (P < 0.05). Conclusion The short-term efficacy of thyroid mesangectomy is comparable to that of conventional central lymph node dissection.The long-term recurrence and metastasis rate is lower, and the long-term prognosis is better. -
表 1 2组病人一般资料比较[n;百分率(%)]
分组 n 男 年龄/岁 TNM分期 肿瘤位置 吸烟 饮酒 单发 肿瘤直径/cm Ⅰ~Ⅱ期 Ⅲ期 单侧 双侧 观察组 50 27(54.0) 50.3±5.9 25(50.0) 25(50.0) 31(62.0) 19(38.0) 9(18.0) 11(22.0) 35(70.0) 3.7±0.9 对照组 90 46(51.1) 51.2±5.8 50(55.6) 40(44.4) 65(72.2) 25(27.8) 16(17.8) 20(22.2) 70(77.8) 3.6±0.9 χ2 — 0.11 1.05* 0.40 1.56 0.00 0.00 1.04 0.44* P — >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 *示t值 表 2 2组病人手术指标比较(
$\overline x \pm s$ 分组 n 手术
时间/min术中
出血量/mL术后住院
时间/d术后下床
活动时间/h观察组 50 111.5±15.8 54.2±5.6 6.2±1.1 8.9±1.6 对照组 90 97.5±12.6 55.4±5.7 6.1±1.0 9.0±1.7 t — 5.74 1.20 0.55 0.34 P — < 0.01 >0.05 >0.05 >0.05 表 3 2组病人手术前后血清PTH和血钙水平比较(
$\overline x \pm s$ 分组 n 术前 术后第1天 术后第3天 F P MS组内 血清PTH/(pg/mL) 观察组 50 45.5±4.7 32.5±4.3* 37.8±3.8*# 116.49 < 0.01 18.340 对照组 90 45.8±5.7 33.3±4.2* 38.0±4.8*# 147.10 < 0.01 24.390 t — 0.32 1.08 0.27 — — — P — >0.05 >0.05 >0.05 — — — 血钙/(mmol/L) 观察组 50 2.23±0.26 1.91±0.24* 1.93±0.24* 26.37 < 0.01 0.061 对照组 90 2.25±0.34 1.92±0.26* 1.91±0.21* 44.47 < 0.01 0.076 t — 0.36 0.22 0.51 — — — P — >0.05 >0.05 >0.05 — — — q检验:与术前比较*P < 0.05;与术后第1天比较#P < 0.05 表 4 2组术后并发症及再手术率比较[n;百分率(%)]
分组 n 喉返神经
暂时损伤喉返神经
永久损伤切口感染 术后出血 总并发症 χ校正2 P 观察组 50 1(2.0) 0(0.0) 1(2.0) 1(2.0) 3(6.0) 对照组 90 2(2.2) 1(1.1) 0(0.0) 1(1.1) 4(4.4) 0.00 >0.05 合计 140 3(2.1) 1(0.7) 1(0.7) 2(1.4) 7(5.0) 表 5 2组病人术后复发转移率比较[n;百分率(%)]
分组 n 再发乳头状癌 转移 复发转移 观察组 50 1(2.0) 0(0.0) 1(2.0) 对照组 90 9(10.0) 5(5.6) 14(15.6) χ校正2 — 2.01 1.49 4.84 P — >0.05 >0.05 < 0.05 表 6 甲状腺乳头状癌病人复发转移率的单因素分析
因素 P OR 95%CI 年龄(≤55岁vs>55岁) >0.05 1.087 0.947~2.974 性别(男vs女) >0.05 0.367 0.168~1.248 TNM分期(Ⅰ~Ⅱ期vsⅢ期) < 0.05 1.309 1.104~3.047 腺外侵犯(是vs否) < 0.05 1.557 1.127~4.486 肿瘤部位(单纯vs双侧) < 0.05 1.837 1.201~6.177 个数(单灶vs多灶) >0.05 0.741 0.618~2.813 淋巴结转移 < 0.05 1.512 1.237~4.005 肿瘤最长径(≤3 cm vs>3 cm) >0.05 0.689 0.397~2.481 甲状腺系膜切除(是vs否) < 0.05 1.375 1.118~3.997 表 7 甲状腺乳头状癌病人复发转移率的多因素分析
因素 P OR 95%CI TNM分期(Ⅰ~Ⅱ期vsⅢ期) < 0.05 1.524 1.124~4.147 腺外侵犯(是vs否) < 0.05 1.647 1.257~5.984 淋巴结转移(是vs否) < 0.05 1.857 1.337~6.005 甲状腺系膜切除(是vs否) < 0.05 1.356 1.116~3.784 -
[1] VOLLMER RT.Defining papillary carcinoma of the thyroid:A short review and analysis[J].Am J Clin Pathol, 2017, 148(2):100. [2] AMBROSI F, RIGHI A, RICCI C, et al.Hobnail variant of papillary thyroid carcinoma:a literature review[J].Endocr Pathol, 2017, 28(4):293. [3] MICCOLI P, BAKKAR S.Surgical management of papillary thyroid carcinoma:an overview[J].Updates Surg, 2017, 69(2):145. [4] 亚明宏.2012年中国版《甲状腺结节和分化型甲状腺癌诊治指南》解读[J].临床耳鼻咽喉头颈外科杂志, 2013, 27(16):917. [5] 李斐, 李舍予.全球甲状腺癌疾病负担[J].中国全科医学, 2018, 21(26):3155. [6] 冯莉莉, 杨琛, 孙乔.2010-2014年上海市浦东新区甲状腺癌发病情况分析[J].上海预防医学, 2018, 30(7):574. [7] 王伟斌, 苏星韵, 阮佳莹, 等.2682例甲状腺乳头状癌临床病理及预后分析[J].中华普通外科杂志, 2018, 33(5):393. [8] 李兴睿, 徐滔.美国癌症联合委员会第8版分化型甲状腺癌TNM分期更新解读[J].临床外科杂志, 2019, 27(1):33. [9] 黄海燕, 鲁斌.甲状腺系膜切除术在甲状腺乳头状癌中央区淋巴结清扫中的应用及对术后复发的影响[J].中国基层医药, 2017, 24(20):3175. [10] 吴延升, 张仑, 王旭东, 等.甲状腺乳头状癌预后多因素分析[J].中国肿瘤临床, 2007, 34(22):1294. -




 下载:
下载: