-
糖尿病肾病是医院临床比较常见的疾病之一,其病理特征为肾小球毛细血管损伤,以及肾小球系膜增生硬化,其主要临床表现为持续性蛋白尿[1],部分糖尿病肾病病人会同时合并高尿酸血症[2],不仅威胁着病人的生命健康,也给临床的治疗加大了难度,所以有必要对糖尿病肾病合并高尿酸血症进行早期诊断。目前,医学上并没有完全阐明糖尿病肾病合并高尿酸血症的发病机制,对于早期诊断疾病的指标目前也没有统一的观点。一些学者[3]认为,糖尿病肾病合并高尿酸血症与炎症反应、细胞调亡及氧化应激等有关,足细胞标志蛋白(podocalyxin, PCX)属于足细胞顶膜区蛋白,是一种反映肾小球足细胞损伤的标志物,近年来被临床广泛应用于肾脏相关疾病的诊断[4-6];C反应蛋白(CRP)、肿瘤坏死因子α(TNF-α)、白细胞介素(IL)-6及单核细胞趋化蛋白-1(MCP-1)等血清炎症因子能够反映机体的炎症情况,临床广泛应用于各种感染及炎症反应的诊断当中[7]。目前临床有关尿液PCX水平联合血清炎症因子对糖尿病肾病合并高尿酸血症的报道并不多见。本研究回顾性分析106例糖尿病肾病病人的临床资料,探讨尿液PCX水平联合血清炎症因子对糖尿病肾病合并高尿酸血症的诊断价值,从而为临床诊断提供参考。
-
选取2016年12月至2019年2月在我院内分泌科及肾病科诊治的106例糖尿病肾病病人作为研究对象。纳入标准:(1)符合2型糖尿病的诊断标准,并被确诊为糖尿病肾病;(2)病例资料完整,无严重精神疾病;(3)对本研究知情同意;(4)无严重血液系统疾病能够进行血清指标及尿液PCX检测;(5)年龄18岁以上,近期没有参加其他同类研究。排除标准:(1)存在严重精神障碍,病例资料缺失;(2)妊娠期或哺乳期妇女;(3)患有恶性肿瘤;(4)有严重血液系统疾病不能进行血清指标及尿液PCX检测;(5)不愿意配合本研究或中途退出。根据糖尿病肾病病人是否合并高尿酸血症,将研究对象分为糖尿病肾病组(52例)和合并高尿酸血症组(54例),2组基线资料差异均无统计学意义(P>0.05)(见表 1),均具有可比性。
分组 n 男 女 年龄/岁 体质量指数/(kg/m2) 病程/年 居住地 农村 城镇 合并高尿酸血症组 54 25 29 56.73±5.27 23.29±2.01 8.38±0.69 11 43 糖尿病肾病组 52 28 24 56.26±5.42 23.42±2.12 8.29±0.74 14 38 t — 0.60* 0.45 0.32 0.65 0.63* P — >0.05 >0.05 >0.05 >0.05 >0.05 *示χ2值 表 1 2组病人基线资料的比较(x±s)
-
病人入院以后由经验丰富的医务人员对所选病人的年龄、性别、体质量、身高、病程、居住地等基本资料进行调查,并对体质量指数进行计算,将病人的基本资料整理记录。由经过专业培训的医务人员对于研究对象进行采集血清及尿液,于治疗前采集所选病人的5 mL清晨空腹静脉血,将血液标本在室温下放置10 min,然后进行离心处理后取上清液,并置于低温冰箱中保存;采集所选病人的10 mL晨起第一次中段尿,进行离心处理后取上清液,并置于低温冰箱中保存。
-
尿液PCX采用ELISA法进行检测(试剂盒:上海谷研实业有限公司),CRP采用免疫比浊法进行检测(试剂盒:北京世纪沃德生物科技有限公司),TNF-α、IL-6及MCP-1等水平采用ELISA法进行检测(试剂盒:泉州市睿信生物科技有限公司),MPO水平采用比色法进行检测,所用仪器及其配套试剂购自上海信帆生物科技有限公司,以上各指标的检测均相关检测试剂盒及检测程序说明书进行操作。
-
采用t(或t′)检验、χ2检验、logistic回归分析,采用MedCalc3 v19.5软件绘制ROC曲线,计算曲线下面积(AUC)。
-
合并高尿酸血症组病人的PCX、CRP、TNF-α、IL-6及MCP-1等水平高于糖尿病肾病组(P < 0.01);2组MPO水平差异无统计学意义(P>0.05)(见表 2)。
分组 n PCX/(ng/mL) CRP/(mg/L) TNF-α/(ng/L) IL-6/(pg/mL) MCP-1/(pg/mL) MPO/(ng/mL) 合并高尿酸血症组 54 242.58±19.58 32.06±2.92 27.52±2.64 22.25±2.13 165.04±15.47 126.52±11.08 糖尿病肾病组 52 231.08±12.45 30.24±2.43 25.18±2.39 20.29±1.98 154.13±9.02 124.29±7.03 t — 3.62* 3.48 4.78 4.90 4.46* 1.24* P — < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 >0.05 *示t′值 表 2 2组病人尿液PCX、CRP、TNF-α、IL-6、MCP-1及MPO等水平比较(x±s)
-
对糖尿病肾病组和合并高尿酸血症组病人作二元logistic回归分析可知, 尿液PCX、血清CRP、TNF-α、IL-6及MCP-1等指标皆为糖尿病肾病合并高尿酸血症的独立危险因素,皆与糖尿病肾病合并高尿酸血症关系密切。最终联合概率预测模型为P=1/[1+e(49.934-β1×PCX-β2×CRP-β3×TNF-α-β4×IL-6-β5×MCP-1)](其中β1为PCX的回归系数,β2为CRP的回归系数,β3为TNF-α的回归系数,β4为IL-6的回归系数,β5为MCP-1的回归系数)(见表 3)。
因素 B SE Waldχ2 P OR(95%CI) PCX 0.055 0.019 8.67 < 0.01 1.056(1.019~1.096) CRP 0.284 0.112 6.45 < 0.05 1.329(1.067~1.654) TNF-α 0.315 0.109 8.33 < 0.01 1.371(1.107~1.699) IL-6 0.518 0.146 12.62 < 0.01 1.678(1.261~2.233) MCP-1 0.055 0.025 4.83 < 0.05 1.057(1.006~1.111) 常数 -49.934 10.403 23.04 < 0.01 0.000 表 3 多因素logistic回归分析结果
-
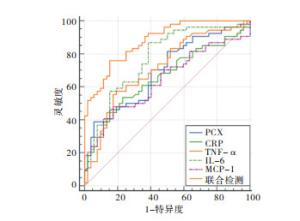
PCX、CRP、TNF-α、IL-6及MCP-1联合检测的诊断价值优于PCX、CRP、TNF-α、IL-6、MCP-1分别单独检测,其中PCX、CRP、TNF-α、IL-6及MCP-1联合检测的AUC皆优于单一指标诊断(P < 0.05~P < 0.01)。PCX、CRP、TNF-α、IL-6及MCP-1联合检测的AUC为0.880,敏感度为75.90%,特异性为84.60%。结果显示,PCX、CRP、TNF-α、IL-6及MCP-1联合检测对合并高尿酸血症的诊断比单一指标诊断效果更好(见表 4和图 1)。
指标 AUC SE 截断值 P 灵敏度/% 特异度/% 95%CI PCX 0.697 0.051 248.51 ng/mL < 0.01 52.90 74.20 0.598~0.796 CRP 0.658 0.053 32.19 mg/L < 0.01 53.70 76.90 0.554~0.763 TNF-α 0.714 0.050 27.17 ng/L < 0.01 55.60 71.70 0.616~0.813 IL-6 0.773 0.046 20.67 pg/mL < 0.01 70.20 61.50 0.683~0.862 MCP-1 0.642 0.054 162.55 pg/mL < 0.05 68.10 72.70 0.536~0.748 联合检测 0.907 0.031 0.553 < 0.01 75.90 84.60 0.818~0.941 表 4 尿液PCX、血清CRP、TNF-α、IL-6及MCP-1对合并高尿酸血症的诊断价值
-
高尿酸血症属于嘌呤代谢障碍引起的一种代谢疾病,多与动脉粥样硬化、高脂血症及高血压等多种慢性疾病的发生有着十分密切的关系[8],严重威胁着人类的生命健康。糖尿病肾病随着病情发生发展,出现较多并发症,其中部分病人合并高尿酸血症,尿酸升高可通过氧化应激途径降低胰岛β细胞分泌功能;也可以通过氧化应激、炎症反应、调节脂肪细胞因子、抑制葡萄糖转运蛋白等途径导致胰岛素抵抗,促进糖尿病的发生发展[9],这无疑增加临床医生治疗糖尿病肾病合并高尿酸血症的难度,同时也增加了病人治疗的费用。因此,尽早对糖尿病肾病合并高尿酸血症进行诊断是非常有必要的。
糖尿病肾病病人合并高尿酸血症后,由于病情的加重,尿液指标和血清指标等与肾功能相关的指标都会发生一定的改变,目前临床上比较常用的反映肾功能的指标都有各自的特点,比如血清胱抑素C能够自由通过肾小球并且不会被肾小管重吸收,由于代谢异常和免疫损伤糖尿病病人的肾小球滤过面积会降低,使得血清胱抑素C在血液中的水平上升,因此能够一定程度地反映机体的肾损伤[10]。尿液视黄醇结合蛋白、血清尿素氮及血清肌酐等也可以作为反映肾损伤的指标。随着医学研究的深入,医学工作者对肾功能损害的诊断也有了新的认识,开始重视PCX检测对于肾功能损害的诊断,PCX的含量比较丰富,属于足细胞主要特异性蛋白,能够反映肾功能损害[11],且PCX检测的方式也并不复杂。林兵英等[12]研究结果显示,PCX对于糖尿病肾病病人的异常检出率为71.67%,因而认为PCX可以作为诊断糖尿病肾病的一项理想指标。高尿酸病人体内存在的尿酸盐结晶被吞噬细胞和白细胞吞噬后,会对细胞溶酶体等细胞器进行破坏,造成血管内皮损伤,导致炎症因子IL-6、CRP等大量释放[13],造成血液炎症因子水平的上升,使得炎症反应加重。CRP是一种急性反应蛋白,能够清除损伤、坏死的组织细胞和入侵机体的病原微生物,是一种非特异的炎症标志物,是诊断急性炎症及组织损伤等的重要指标。TNF-α是一种能够抑制和杀伤肿瘤细胞的细胞因子,可以促进细胞的增殖及分化,参与了某些自身免疫疾病的病理损伤,也是重要的炎症介质,机体发生炎症反应时,其水平会上升。IL-6主要是血管内皮细胞、单核巨噬细胞、成纤维细胞及Th2细胞产生,能够刺激肝细胞合成急性期蛋白,参与了炎症反应,能够反映机体的炎性水平。MCP-1属于β亚家族的趋化性细胞因子,能够趋化单核细胞,是一种比较常见的炎症因子,可以反映机体的炎性水平[14]。本研究结果显示,糖尿病肾病合并高尿酸血症组病人的PCX、CRP、TNF-α、IL-6及MCP-1等水平高于糖尿病肾病组(P < 0.01);且PCX、CRP、TNF-α、IL-6及MCP-1联合检测的AUC皆优于单一指标诊断的AUC,说明PCX、CRP、TNF-α、IL-6及MCP-1等水平的变化与严重程度具有较高的一致性,病人病情越严重其水平越高;而PCX、CRP、TNF-α、IL-6及MCP-1联合检测的准确率及敏感性优于各指标单独检测。因此,可以将PCX、CRP、TNF-α、IL-6及MCP-1联合检测用于诊断糖尿病肾病是否合并高尿酸血症。
本研究发现,PCX、CRP、TNF-α、IL-6及MCP-1联合检测对于糖尿病肾病合并高尿酸血症诊断的敏感度和特异性优于单一指标检测(P < 0.05~P < 0.01),说明PCX、CRP、TNF-α、IL-6及MCP-1联合检测有更高的敏感度、特异度、阴性预测值和阳性预测值,具有更高的临床诊断价值,而且能够降低标准误差,对疾病的临床诊断十分有利。这还说明单独检测PCX、CRP、TNF-α、IL-6及MCP-1等水平变化对糖尿病肾病合并高尿酸血症病人有一定的可靠性及准确率,PCX、CRP、TNF-α、IL-6及MCP-1联合检测能使糖尿病肾病合并高尿酸血症敏感性及准确率提高,对糖尿病肾病合并高尿酸血症病人有更高的诊断价值。另外,本研究所选择的样本量比较有限,结果可能会存在不足之处,如果要进一步研究可能需要将样本量扩大。
综上所述,对糖尿病肾病病人PCX、CRP、TNF-α、IL-6及MCP-1水平检测具有较高的临床应用价值,PCX、CRP、TNF-α、IL-6及MCP-1联合检测敏感度和准确度更高,能够对病人的病情作出有效判断,可以对病人临床治疗提供更好指导,有利于促进治疗有效率的提高。
尿液足细胞标志蛋白水平联合血清炎症因子对糖尿病肾病合并高尿酸血症的诊断价值
Diagnostic value of urine podocalyxin level combined with serum inflammatory factors in diabetic nephropathy complicated with hyperuricemia
-
摘要:
目的探讨尿液足细胞标志蛋白(podocalyxin,PCX)联合血清炎症因子在糖尿病肾病合并高尿酸血症诊断中的应用价值。 方法选取106例糖尿病肾病病人,根据是否合并高尿酸血症,分为糖尿病肾病组(52例)和糖尿病肾病合并高尿酸血症组(54例),在相同的条件下检测并分析比较2组病人尿液PCX水平以及血清中C反应蛋白(CRP)水平、肿瘤坏死因子-α(TNF-α)水平、白细胞介素-6(IL-6)水平、单核细胞趋化蛋白-1(MCP-1)水平及髓过氧化物酶(MPO)水平。 结果糖尿病肾病合并高尿酸血症组病人的PCX、CRP、TNF-α、IL-6及MCP-1等水平皆高于糖尿病肾病组(P < 0.01),2组的MPO水平差异无统计学意义(P>0.05)。二元logistic回归分析可知,尿液PCX、血清CRP、TNF-α、IL-6及MCP-1等指标皆为糖尿病肾病合并高尿酸血症的独立危险因素,皆与糖尿病肾病合并高尿酸血症关系密切。PCX、CRP、TNF-α、IL-6及MCP-1联合检测的ROC曲线下面积优于各指标单独诊断的ROC曲线下面积(P < 0.05~P < 0.01),PCX、CRP、TNF-α、IL-6及MCP-1联合检测的灵敏度及特异性优于各指标单独诊断(P < 0.05)。 结论尿液PCX水平联合检测血清炎症因子(CRP、TNF-α、IL-6及MCP-1)对糖尿病肾病合并高尿酸血症具有较高的诊断价值临床应用前景比较广阔。 Abstract:ObjectiveTo investigate the application value of urinary podocalyxin(PCX) combined with serum inflammatory factors in the diagnosis of diabetic nephropathy complicated with hyperuricemia. MethodsOne hundred and six patients with diabetic nephropathy were divided into the diabetic nephropathy group(52 cases) and diabetic nephropathy complicated with hyperuricemia group(54 cases).Under the same conditions, the urine and blood tests were implemented in two groups.The urine PCX levels, and serum levels of C-reactive protein(CRP), tumor necrosis factor-α(TNF-α), interleukin-6(IL-6), monocyte chemotactic protein-1(MCP-1) and myeloperoxidase(MPO) were compared between two groups. ResultsThe levels of PCX, CRP, TNF-α, IL-6 and MCP-1 in diabetic nephropathy complicated with hyperuricemia group were higher tahn those in diabetic nephropathy group(P < 0.01), and the difference of MPO level between two groups was not statistically significnat(P>0.05).The results of binary logistic regression analysis showed that the urine PCX, serum CRP, TNF-α, IL-6 and MCP-1 were the independent risk factors of diabetic nephropathy complicated with hyperuricemia, and closely related to diabetic nephropathy complicated with hyperuricemia.The area under the ROC curve of combined detection of PCX, CRP, TNF-α, IL-6 and MCP-1 was better than that of each index alone(P < 0.05 to P < 0.01), and the sensitivity and specificity of combined detection of PCX, CRP, TNF-α, IL-6 and MCP-1 and MCP-1 were better than those of individual diagnosis(P < 0.05). ConclusionsThe urine PCX level combined with serum inflammatory factors(CRP, TNF-α, IL-6 and MCP-1) have high diagnostic value for diabetic nephropathy complicated with hyperuricemia, and broad prospect of clinical application. -
Key words:
- diabetic nephropathy /
- urine podocalyxin /
- serum inflammatory factor /
- hyperuricemia
-
表 1 2组病人基线资料的比较(x±s)
分组 n 男 女 年龄/岁 体质量指数/(kg/m2) 病程/年 居住地 农村 城镇 合并高尿酸血症组 54 25 29 56.73±5.27 23.29±2.01 8.38±0.69 11 43 糖尿病肾病组 52 28 24 56.26±5.42 23.42±2.12 8.29±0.74 14 38 t — 0.60* 0.45 0.32 0.65 0.63* P — >0.05 >0.05 >0.05 >0.05 >0.05 *示χ2值 表 2 2组病人尿液PCX、CRP、TNF-α、IL-6、MCP-1及MPO等水平比较(x±s)
分组 n PCX/(ng/mL) CRP/(mg/L) TNF-α/(ng/L) IL-6/(pg/mL) MCP-1/(pg/mL) MPO/(ng/mL) 合并高尿酸血症组 54 242.58±19.58 32.06±2.92 27.52±2.64 22.25±2.13 165.04±15.47 126.52±11.08 糖尿病肾病组 52 231.08±12.45 30.24±2.43 25.18±2.39 20.29±1.98 154.13±9.02 124.29±7.03 t — 3.62* 3.48 4.78 4.90 4.46* 1.24* P — < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 >0.05 *示t′值 表 3 多因素logistic回归分析结果
因素 B SE Waldχ2 P OR(95%CI) PCX 0.055 0.019 8.67 < 0.01 1.056(1.019~1.096) CRP 0.284 0.112 6.45 < 0.05 1.329(1.067~1.654) TNF-α 0.315 0.109 8.33 < 0.01 1.371(1.107~1.699) IL-6 0.518 0.146 12.62 < 0.01 1.678(1.261~2.233) MCP-1 0.055 0.025 4.83 < 0.05 1.057(1.006~1.111) 常数 -49.934 10.403 23.04 < 0.01 0.000 表 4 尿液PCX、血清CRP、TNF-α、IL-6及MCP-1对合并高尿酸血症的诊断价值
指标 AUC SE 截断值 P 灵敏度/% 特异度/% 95%CI PCX 0.697 0.051 248.51 ng/mL < 0.01 52.90 74.20 0.598~0.796 CRP 0.658 0.053 32.19 mg/L < 0.01 53.70 76.90 0.554~0.763 TNF-α 0.714 0.050 27.17 ng/L < 0.01 55.60 71.70 0.616~0.813 IL-6 0.773 0.046 20.67 pg/mL < 0.01 70.20 61.50 0.683~0.862 MCP-1 0.642 0.054 162.55 pg/mL < 0.05 68.10 72.70 0.536~0.748 联合检测 0.907 0.031 0.553 < 0.01 75.90 84.60 0.818~0.941 -
[1] WANG R, YAO C, LIU F. Association between Renal Podocalyxin Expression and Renal Dysfunction in Patients with Diabetic Nephropathy: A Single-Center, Retrospective Case-Control Study[J]. Biomed Res Int, 2020, 2020: 7350781. [2] 张秋菊, 王竹风, 秦莉, 等. 2型糖尿病病人合并高尿酸血症相关因素分析[J]. 蚌埠医学院学报, 2020, 45(6): 774. [3] TAKAHASHI N, YOSHIDA H, KIMURA H, et al. Chronic hypoxia exacerbates diabetic glomerulosclerosis through mesangiolysis and podocyte injury in db/db mice[J]. Nephrol Dial Transplant, 2020, 35(10): 1678. doi: 10.1093/ndt/gfaa074 [4] 王福珍, 丘昭文, 朱杰, 等. 尿足细胞标志蛋白podocalyxin在肾病综合征合并急性肾损伤诊断中的价值[J]. 中国现代医学杂志, 2015, 25(28): 36. doi: 10.3969/j.issn.1005-8982.2015.28.008 [5] 张翠平, 张磊, 陈璟. 血清OPG、sRANKL及尿PCX检测在2型糖尿病肾病中的鉴别诊断价值[J]. 临床检验杂志, 2018, 36(2): 113. [6] MELLA A, DEAMBROSIS I, MINGOZZI S, et al. Detection of urinary podocytes by flow cytometry in idiopathic membranous nephropathy[J]. Sci Rep, 2020, 10(1): 163. doi: 10.1038/s41598-019-56985-9 [7] 何海凤, 谢明容. 血清及腹水中CRP、PCT、MCP-1、TNF-α、IL-6水平对肝硬化并发自发性细菌性腹膜炎中的诊断及其预后分析[J]. 中国中西医结合消化杂志, 2019, 27(6): 470. [8] 寇惠娟, 马瑞, 高登峰, 等. 高血压病人高尿酸血症与肾损害及血浆致动脉硬化指数的关系[J]. 岭南心血管病杂志, 2016, 22(4): 442. doi: 10.3969/j.issn.1007-9688.2016.04.19 [9] LI GX, JIAO XH, CHENG XB. Correlations between blood uric acid and the incidence and progression of type 2 diabetes nephropathy[J]. Eur Rev Med Pharmacol Sci, 2018, 22(2): 506. [10] 王刚强, 杨丽华, 程翔, 等. 高胆红素血症病人尿液微量蛋白、胱抑素C及尿常规检测对早期肾功能损伤的诊断价值[J]. 现代检验医学杂志, 2018, 33(5): 70. doi: 10.3969/j.issn.1671-7414.2018.05.019 [11] TRIMARCHI H, CANZONIERI R, COSTALES-COLLAGUAZO C, et al. Early decrease in the podocalyxin to synaptopodin ratio in urinary Fabry podocytes[J]. Clin Kidney J, 2019, 12(1): 53. doi: 10.1093/ckj/sfy053 [12] 林兵英, 罗晓燕, 方周宾, 等. 尿液中的足细胞标志蛋白定量检测应用于糖尿病和糖尿病肾病诊断中的价值比较[J]. 标记免疫分析与临床, 2019, 26(4): 604. [13] 刘宇嘉, 苏广高. 尿酸变化对IL-6、CRP炎症标志物的影响分析[J]. 解放军预防医学杂志, 2018, 36(12): 1608. [14] 常微微, 姚新明, 梁伟, 等. 血清可溶性肿瘤坏死因子相关凋亡诱导配体、单核细胞趋化蛋白1、肿瘤坏死因子α、白介素1β水平的变化及其与2型糖尿病的相关性研究[J]. 中国糖尿病杂志, 2018, 26(9): 752. doi: 10.3969/j.issn.1006-6187.2018.09.008 -




 下载:
下载:


