-
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)为慢性呼吸系统疾病,晚期急性发作时易导致呼吸衰竭,通常采用气管插管行机械通气,以及时纠正高碳酸血症、低氧血症。重症监护室(ICU)机械通气病人谵妄发生率高,谵妄病人存在幻觉、思维紊乱、记忆障碍等,危害较大[1]。既往报道[2-3]显示,机械通气病人谵妄发生率在25%~80%之间。谵妄是导致ICU病人死亡、机械通气时间延长、医疗给用增加的重要因素,且可能导致病人出现远期认知功能障碍,影响病人生活质量[4]。因此,探究影响COPD机械通气病人谵妄发生的危险因素并进行个体化预测,具有重要临床意义。临床报道[5]指出,镇静药物、机械通气时间过长、睡眠障碍、保护性约束、缺氧等均有可能诱发谵妄。但各因素预测谵妄的发生独立性较强,尚缺乏有效预测COPD机械通气病人谵妄发生的模型。列线图预测模型可将影响结局事件的危险因素进行可视化展示,研究[6]表明,列线图模型在预测不良事件方面具有良好的区分度与一致性。本研究基于COPD机械通气病人谵妄发生的独立危险因素建立列线图预测模型,以期为COPD机械通气病人预防谵妄发生护理措施的制定提供一定指导价值。现作报道。
-
采用便利抽样法选取2018年1月至2019年8月我院收治的COPD机械通气病人382例,男227例,女155例,年龄(60.72±4.85)岁。纳入标准:(1)年龄45~75岁,符合COPD诊断标准,需行机械通气治疗;(2)血流动力学稳定,有创机械通气时间>72 h;(3)未合并严重神经系统疾病所致的认知功能障碍。排除标准:(1)合并慢性肾功能不全、肝炎、肝硬化等疾病;(2)合并高血压史、酗酒史、听力障碍史;(3)合并精神性疾病。
-
病人均给予抗感染、糖皮质素激素、营养支持等治疗。采用PB840呼吸机进行机械通气治疗,初始呼吸参数设置选用同步间歇指令通气(SIMV)+压力支持通气(PSV)模式,潮气量为6~8 mL/kg,频率设置为每分钟10~15次,吸气流量为40~60 L/min。呼吸机参数根据血气分析指标与呼吸力学指标调整。
-
(1) 收集病人一般资料,包括性别、年龄、急性生理学和慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)、睡眠障碍、使用镇痛药、使用镇静药、使用身体约束、抗菌药物使用情况、机械通气时间、入住ICU时间、吸烟史、饮酒史、糖尿病史,APACHEⅡ评分于机械通气时评定。(2)血气分析指标:机械通气后3 d采用GEM Premier 4 000型血气分析仪器检测pH、血氧分压(arterial partial pressure of oxygen,PaO2)、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)水平。(3)血清神经元特异性烯醇化酶(neuron-specific enolase,NSE):机械通气后3 d采集病人静脉血,使用德国罗氏全自动化学发光免疫分析仪检测。
将谵妄是否发生作为因变量,临床资料作为自变量,通过单因素与多因素分析筛选出影响谵妄发生风险的危险因素,建立列线图预警模型。谵妄采用ICU意识模糊评估量表(CAM-ICU)[7]评价。
-
采用χ2检验、Fisher′s确切概率法、t检验、非参数秩和检验、多因素logistic回归分析、ROC曲线和Hosmer-Lemeshow拟合优度检验。
-
382例COPD机械通气病人中有113例发生谵妄,谵妄发生率为29.58%(113/382),谵妄持续时间为(1.94±0.47)d。非谵妄269例,占比为70.42%(269/382)。
-
将病人按照是否发生谵妄分为谵妄组113例与非谵妄组269例。单因素分析结果显示,谵妄组APACHEⅡ评分、睡眠障碍率、使用镇静药率、使用身体约束率均高于非谵妄组(P < 0.01),机械通气时间、住ICU时间均长于非谵妄组(P < 0.01)(见表 1)。
因素 谵妄组(n=113) 非谵妄组(n=269) χ2 P 性别 男 66(58.11) 148(55.02) 0.37 >0.05 女 47(41.59) 121(44.98) 年龄/岁 58.43±5.05 57.76±4.81 1.22* >0.05 APACHEⅡ评分/分 24.37±3.61 21.24±3.89 7.33* < 0.01 抗菌药物使用情况 β-内酰胺类 44(38.94) 102(37.92) 5.52 >0.05 氟喹诺酮类 26(23.01) 91(33.83) 氟喹诺酮类+β-内酰胺类 43(38.05) 76(28.25) 睡眠障碍 否 68(60.18) 204(75.84) 9.52 < 0.01 是 45(39.82) 65(24.16) 使用镇静药 否 30(26.55) 117(43.49) 9.65 < 0.01 是 83(73.45) 152(56.51) 使用身体约束 否 14(12.39) 68(25.28) 7.84 < 0.01 是 99(87.61) 201(74.72) 机械通气时间/d 12(9, 16) 8(6, 10) 8.39△ < 0.01 住ICU时间/d 11(8, 14) 10(7, 13) 6.62△ < 0.01 吸烟史 否 74(65.49) 183(68.03) 0.23 >0.05 是 39(34.51) 86(31.97) 饮酒史 否 87(76.99) 197(73.23) 0.59 >0.05 是 26(23.01) 72(26.77) 糖尿病史 否 107(94.69) 248(92.19) 0.76 >0.05 是 6(5.31) 21(7.81) pH 7.45±0.31 7.51±0.28 1.85* >0.05 PaO2/mmHg 55.49±4.83 56.34±3.92 1.80* >0.05 PaCO2/mmHg 87.21±6.54 85.90±7.03 1.70* >0.05 NSE/(μg/L) 28.45±5.31 27.62±4.64 1.53* >0.05 *示t值;△示Z值 表 1 影响COPD机械通气病人谵妄发生的单因素分析[n; 百分率(%)]
-
将单因素分析有意义的变量APACHEⅡ评分、睡眠障碍(否=0,是=1)、使用镇静药(否=0,是=1)、使用身体约束(否=0,是=1)、机械通气时间、住ICU时间作为自变量,是否发生谵妄作为因变量(否=0,是=1),纳入多因素logistic回归模型中进行分析,结果显示,APACHEⅡ评分、使用镇静药、使用身体约束、机械通气时间、住ICU时间均为影响COPD机械通气病人谵妄发生的独立危险因素(P < 0.05~P < 0.01)。得到方程Z=0.072×APACHEⅡ评分赋值+0.699×使用镇静药(1)赋值+0.983×使用身体约束(1)赋值+0.125×机械通气时间赋值+0.143×住ICU时间赋值(见表 2)。
因素 B SE Waldχ2 P OR 95%CI 下限 上限 APACHEⅡ评分 0.072 0.033 4.86 < 0.05 1.075 1.008 1.146 睡眠障碍(1) 0.312 0.273 1.31 >0.05 1.366 0.800 2.332 使用镇静药(1) 0.699 0.270 6.698 < 0.05 2.013 1.185 3.420 使用身体约束(1) 0.983 0.355 7.66 < 0.01 2.673 1.332 5.362 机械通气时间 0.125 0.032 15.23 < 0.01 1.134 1.064 1.207 住ICU时间 0.143 0.036 15.56 < 0.01 1.154 1.075 1.239 常量 -6.605 0.930 50.42 < 0.01 0.001 — — 表 2 影响COPD机械通气病人谵妄发生的多因素logistic回归分析
-
将影响谵妄发生的危险因素纳入R软件建立列线图预测模型,各危险因素积分之和对应的预测概率为谵妄发生的概率。列线图显示, 谵妄发生风险随APACHEⅡ评分增加及机械通气时间、住ICU时间延长而升高,APACHEⅡ评分每增加2分列线图增加5.5分影响权重,机械通气每增加2 d列线图增加10分的影响权重,住ICU时间每增加2 d列线图增加11分的影响权重,使用镇静药为27.5分,使用身体约束为38分(见图 1)。假如1例病人APACHEⅡ评分24分(40分),机械通气时间14 d(60分),住ICU时间16 d(67.5分),使用镇静药(27.5分),使用身体约束(38分), 总分为190.5分,病人发生谵妄的预测概率为0.66,高于Youden指数最大值0.6171,为高风险病人。
-
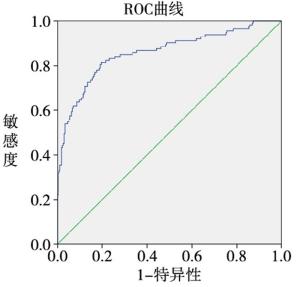
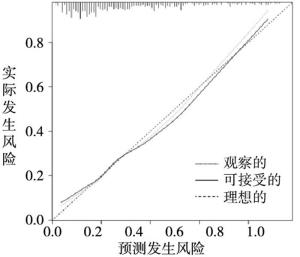
ROC曲线下面积为0.859(95%CI:0.813~0.904)(见图 2),Youden指数最大值(0.6171)为预测模型的最佳临界值;列线图校准曲线斜率接近1(见图 3)。Hosmer-Lemeshow拟合优度检验显示模型拟合较好(χ2=9.34,P>0.05)。
-
COPD终末期通常会发展为肺心病或呼吸衰竭,危险病人生命安全。机械通气可有效改善病人呼吸功能,纠正低氧血症。但由于机械通气具有创伤性,且常需配合镇静药物、身体约束等,使全身性应激反应增加,引起谵妄[8]。谵妄主要症状为思维混乱,意识急性改变,注意力缺失,与血流异常、神经传递障碍、细胞修复程序异常等有关。研究[9]表明,与谵妄相关的危险因素较多,且发生率存在不同原发疾病的差异。KERBER等[10]指出,ICU行机械通气的病人谵妄发生率为44%。国内有关ICU机械通气病人谵妄发生的调查[11]显示,谵妄发生率为40.95%。李呈凯等[12]报道显示,老年髋部骨折病人术后谵妄发生率为19.29%。本研究COPD机械通气病人谵妄发生率为29.58%,持续时间为(1.94±0.47)d,与临床报道接近[13]。COPD机械通气病人谵妄发生率较高,谵妄可增加并发症,延长病人住院时间,甚至增加致残率与致死率。因此建立COPD机械通气病人谵妄发生的预测模型,有助于预防谵妄发生,改善预后。
既往研究[14]主要采用logistic回归模型筛选影响谵妄发生的危险因素,但该方法筛选出的危险因素具有明显的独立性,且可能存在一定交叉效果,无法准确预测结局事件发生率。列线图预测模型可将logistic回归分析筛选出的危险因素进行整合,可视化展示各危险因素对结局事件的贡献度。既往研究[15]已表明,列线图在预测术后谵妄发生率方面具有良好的准确度。本研究通过logistic回归模型筛选出影响COPD机械通气病人谵妄发生的危险因素,即APACHEⅡ评分、使用镇静药、使用身体约束、机械通气时间、住ICU时间,并使用R软件建立列线图预测模型。该列线图模型评估结果显示,ROC曲线下面积为0.859(95%CI:0.813~0.904),列线图校准曲线斜率接近1,Hosmer-Lemeshow拟合优度检验=9.342,P=0.314。提示预测COPD机械通气病人谵妄发生的列线图模型具有良好的区分度与一致性。
APACHEⅡ评分常用于评估ICU病人疾病严重程度,评分越高病情越严重,死亡风险越高。本研究列线图显示,APACHEⅡ评分每增加2分列线图增加5.5分影响权重。原因可能在于COPD机械通气病人APACHEⅡ评分越高,各器官功能下降越明显,对中枢认知功能与执行能力产生影响。病情越严重的病人应激反应越强烈,从而使乙酰胆碱代谢加强,含量减少,导致神经-内分泌紊乱,引起谵妄[16]。因此,针对APACHEⅡ评分较高的COPD机械通气病人应加强管理,改善呼吸功能,预防谵妄发生。
本研究显示,使用身体约束是COPD机械通气病人谵妄发生的独立危险因素,与既往报道一致[17]。使用身体约束病人谵妄发生风险是未使用病人的2.673倍,列线图显示可增加38分的影响权重。目前研究认为[18],身体约束诱发谵妄的因素主要在于约束使病人产生焦虑、烦躁等不良情绪,神经递质平衡失调,从而诱发谵妄。此外,受约束的病人长期处于同一姿势,可对其睡眠产生影响,从而影响病人精神状态,甚至诱发谵妄。因此,针对需使用身体约束的病人应先评估约束的适用性并正确审慎使用,使用身体约束期间密切关注病人心理及行为变化,尽可能满足病人需求,以预防谵妄发生。
COPD机械通气病人常使用镇静药,以减少对病人的约束,促进早期下床活动。但有报道[19]指出,镇静药物可诱发谵妄发生。本研究中使用镇静药物的病人发生谵妄的风险是未使用镇静药物的2.013倍,使用镇静药物可增加27.5分的影响权重。目前有关镇静药物诱发谵妄的机制尚不十分明确,可能与阻断γ-氨基丁酸泵的再摄取有关。镇静药物通过抑制中枢神经的兴奋性使病人达到镇静状态,可阻断胆碱能系统,使颅脑神经递质系统紊乱,从而引起谵妄。因此,使用镇静药物应确保病人安全,以尽可能降低谵妄发生风险。美国危重症医学会疼痛、躁动和谵妄指南中建议使用右美托咪定替代苯二氮卓艹类镇静药物,通过中断镇静将镇静效果维持在轻度,符合舒适化镇静理念,可随时唤醒病人。研究[20]表明,右美托咪定舒适化镇静实现以最小的镇静剂量获得最舒适的镇静水平,可有效预防谵妄发生。
机械通气时间与住ICU时间相关,机械通气增加易导致住ICU时间延长。研究[21]显示,机械通气时间与住ICU时间是谵妄发生的独立危险因素。本研究显示,机械通气时间与住ICU时间每增加1 d,谵妄发生风险可增加1.134倍与1.154倍,列线图显示,机械通气时间与住ICU时间每增加2 d列线图分别增加10分、11分的影响权重。ICU的呼吸机、监护仪等设备产生的噪音、光线干扰、疼痛等,可对病人正常睡眠产生影响,从而导致褪黑素昼夜分泌紊乱。既往报道[22]指出,褪黑素分泌紊乱可增加ICU谵妄发生风险。因此,针对COPD机械通气病人应做好呼吸道管理,确保呼吸道通畅,以缩短机械通气时间与住ICU时间。
综上所述,基于影响COPD机械通气病人谵妄发生的危险因素建立的列线图预测模型具有良好区分度与一致性,可为预防COPD机械通气病人谵妄的发生提供一定指导价值。但本研究样本量较少,针对列线图预测模型的验证为Bootstrap法重复抽样进行内部验证,由于时间限制,样本量较小,尚未进行外部验证。后期计划联合兄弟医院进行大样本多中心研究,采用外部验证,以完善COPD机械通气病人谵妄发生的列线图预测模型。
COPD机械通气病人谵妄发生风险的列线图预测模型构建与评估
Establishment and evaluation of a nomogram predictive model for the risk of delirium occurrence in COPD patients with mechanical ventilation
-
摘要:
目的分析影响慢性阻塞性肺疾病(COPD)机械通气病人谵妄发生的危险因素,建立列线图预测模型并进行评估。 方法回顾性分析2018年1月至2019年8月收治的COPD机械通气病人382例临床资料,按照病人是否发生谵妄分为谵妄组与非谵妄组,采用单因素与多因素logistic回归模型筛选影响COPD机械通气病人发生谵妄的危险因素,将各危险因素纳入R软件建立列线图预测模型,采用ROC曲线下面积评估模型的区分度并进行拟合优度检验。 结果COPD机械通气病人谵妄发生率为29.58%(113/382);多因素logistic回归分析显示,APACHEⅡ评分(OR=1.075,95% CI:1.008~1.146)、使用镇静药(OR=2.013,95% CI:1.185~3.420)、使用身体约束(OR=2.673,95% CI:2.673~5.362)、机械通气时间(OR=1.134,95% CI:1.064~1.207)、住ICU时间(OR=1.154,95% CI:1.075~1.239)均为影响COPD机械通气病人谵妄发生的独立危险因素(P < 0.05~P < 0.01);基于影响谵妄发生的相关危险因素建立列线图预测模型并进行评估,ROC曲线下面积为0.859(95% CI:0.813~0.904);列线图校准曲线斜率接近1;模型拟合较好(χ2=4.73,P>0.05)。 结论基于影响COPD机械通气病人谵妄发生的危险因素建立的列线图预测模型具有良好区分度与一致性,可为预防COPD机械通气病人谵妄的发生提供一定指导价值。 Abstract:ObjectiveTo analyze the risk factors that affect the occurrence of delirium in mechanically ventilated patients with chronic obstructive pulmonary disease (COPD), establish a nomogram prediction model and evaluate it. MethodsA retrospective analysis of the clinical data of 382 COPD mechanically ventilated patients from January 2018 to August 2019 was performed.The patients were divided into delirium group and non-delirium group according to the occurrence of delirium.The risk factors of delirium in COPD patients with mechanical ventilation were screened by single factor and multivariate logistic regression models.The risk factors were incorporated into R software to establish a nomogram prediction model, and the area under the ROC curve was used to evaluate the discrimination of the model and test the goodness of fit. ResultsThe incidence of delirium in COPD mechanically ventilated patients was 29.58%(113/382).Multivariate logistic regression showed that APACHEⅡ score(OR=1.075, 95% CI: 1.008-1.146), use of sedatives(OR=2.013, 95% CI: 1.185-3.420), use of physical restraint(OR=2.673, 95% CI: 2.673-5.362), mechanical ventilation time(OR=1.134, 95% CI: 1.064-1.207), ICU stay(OR=1.154, 95% CI: 1.075-1.239) were the independent risk factors that affect the occurrence of delirium in COPD patients with mechanical ventilation(P < 0.05 to P < 0.01).A nomogram prediction model was established and evaluated based on the relevant risk factors affecting the occurrence of delirium.The area under the ROC curve was 0.859(95% CI: 0.813-0.904);the slope of the nomogram calibration curve was close to 1;the model fitted well(χ2=4.73, P>0.05). ConclusionsThe nomogram prediction model based on the risk factors of delirium in COPD patients with mechanical ventilation has good discrimination and consistency, which can provide some guidance for the prevention of delirium in COPD patients with mechanical ventilation. -
Key words:
- chronic obstructive pulmonary disease /
- mechanical ventilation /
- delirium /
- risk factors /
- nomogram
-
表 1 影响COPD机械通气病人谵妄发生的单因素分析[n; 百分率(%)]
因素 谵妄组(n=113) 非谵妄组(n=269) χ2 P 性别 男 66(58.11) 148(55.02) 0.37 >0.05 女 47(41.59) 121(44.98) 年龄/岁 58.43±5.05 57.76±4.81 1.22* >0.05 APACHEⅡ评分/分 24.37±3.61 21.24±3.89 7.33* < 0.01 抗菌药物使用情况 β-内酰胺类 44(38.94) 102(37.92) 5.52 >0.05 氟喹诺酮类 26(23.01) 91(33.83) 氟喹诺酮类+β-内酰胺类 43(38.05) 76(28.25) 睡眠障碍 否 68(60.18) 204(75.84) 9.52 < 0.01 是 45(39.82) 65(24.16) 使用镇静药 否 30(26.55) 117(43.49) 9.65 < 0.01 是 83(73.45) 152(56.51) 使用身体约束 否 14(12.39) 68(25.28) 7.84 < 0.01 是 99(87.61) 201(74.72) 机械通气时间/d 12(9, 16) 8(6, 10) 8.39△ < 0.01 住ICU时间/d 11(8, 14) 10(7, 13) 6.62△ < 0.01 吸烟史 否 74(65.49) 183(68.03) 0.23 >0.05 是 39(34.51) 86(31.97) 饮酒史 否 87(76.99) 197(73.23) 0.59 >0.05 是 26(23.01) 72(26.77) 糖尿病史 否 107(94.69) 248(92.19) 0.76 >0.05 是 6(5.31) 21(7.81) pH 7.45±0.31 7.51±0.28 1.85* >0.05 PaO2/mmHg 55.49±4.83 56.34±3.92 1.80* >0.05 PaCO2/mmHg 87.21±6.54 85.90±7.03 1.70* >0.05 NSE/(μg/L) 28.45±5.31 27.62±4.64 1.53* >0.05 *示t值;△示Z值 表 2 影响COPD机械通气病人谵妄发生的多因素logistic回归分析
因素 B SE Waldχ2 P OR 95%CI 下限 上限 APACHEⅡ评分 0.072 0.033 4.86 < 0.05 1.075 1.008 1.146 睡眠障碍(1) 0.312 0.273 1.31 >0.05 1.366 0.800 2.332 使用镇静药(1) 0.699 0.270 6.698 < 0.05 2.013 1.185 3.420 使用身体约束(1) 0.983 0.355 7.66 < 0.01 2.673 1.332 5.362 机械通气时间 0.125 0.032 15.23 < 0.01 1.134 1.064 1.207 住ICU时间 0.143 0.036 15.56 < 0.01 1.154 1.075 1.239 常量 -6.605 0.930 50.42 < 0.01 0.001 — — -
[1] 吴传芹, 朱艳萍, 李国宏. ICU患者谵妄的发生率及危险因素分析[J]. 第三军医大学学报, 2018, 40(11): 1038. [2] TILOUCHE N, HASSEN MF, ALI HBS, et al. Delirium in the intensive care unit: incidence, risk factors, and impact on outcome[J]. Indian J Crit Care Med, 2018, 22(3): 144. doi: 10.4103/ijccm.IJCCM_244_17 [3] 俞云, 贺丽君. ICU行机械通气的老年重症肺炎患者发生谵妄的危险因素分析[J]. 现代医学, 2018, 46(1): 83. doi: 10.3969/j.issn.1005-8982.2018.01.016 [4] 贺晓元, 谭江红, 李映兰. 实施ABCDEF集束策略对重症监护室机械通气患者谵妄发生率和持续时间的影响研究[J]. 护士进修杂志, 2018, 33(23): 54. [5] 中华医学会呼吸病学分会慢性阻塞性肺疾病学组. 慢性阻塞性肺疾病诊治指南(2013年修订版)[J]. 中华结核和呼吸杂志, 2013, 36(4): 255. doi: 10.3760/cma.j.issn.1001-0939.2013.04.007 [6] 胡喜莲. 急性缺血性脑卒中病人下肢深静脉血栓形成预测模型的建立与分析[J]. 中西医结合心脑血管病杂志, 2020, 18(16): 29. [7] BOETTGER S, NUNEZ DG, MEYER R, et al. Delirium in the intensive care setting: a reevaluation of the validity of the CAM-ICU and ICDSC versus the DSM-IV-TR in determining a diagnosis of delirium as part of the daily clinical routine[J]. Palliat Support Care, 2017, 16(1): 1. [8] 徐欣, 张振平, 李林泽. 急诊重症监护病房(EICU)患者出现谵妄的危险因素分析[J]. 国际精神病学杂志, 2019, 46(5): 117. [9] 吴琼, 江智霞, 潘燕彬, 等. 机械通气患者发生谵妄的影响因素分析[J]. 中华护理杂志, 2018, 53(5): 543. doi: 10.3761/j.issn.0254-1769.2018.05.006 [10] KERBER K, ZANGMEISTER J, MCNETT M. Relationship between delirium and ventilatory outcomes in the medical intensive care unit[J]. Crit Care Nurse, 2020, 40(2): 24. doi: 10.4037/ccn2020697 [11] 袁继印, 刘景刚, 张贵真, 等. 慢性阻塞性肺疾病机械通气患者发生谵妄的危险因素分析[J]. 中国呼吸与危重监护杂志, 2019, 18(6): 20. [12] 李呈凯, 白树财, 宋秀钢, 等. 老年髋部骨折患者术后谵妄相关危险因素的回顾性研究[J]. 中华骨科杂志, 2018, 38(4): 250. doi: 10.3760/cma.j.issn.0253-2352.2018.04.008 [13] 王磊, 冯渭宁, 李亚平. 早期活动对慢性阻塞性肺疾病急性加重机械通气患者谵妄及呼吸力学的影响[J]. 贵州医药, 2019, 43(9): 1396. doi: 10.3969/j.issn.1000-744X.2019.09.019 [14] ROBERTO M, BOTTICELLI A, STRIGARI L, et al. Prognosis of elderly gastric cancer patients after surgery: a nomogram to predict survival[J]. Med Oncol, 2018, 35(7): 111. doi: 10.1007/s12032-018-1166-8 [15] 王树相, 陈鑫磊, 徐超. 个体化预测老年髋部骨折患者术后谵妄风险[J]. 中国矫形外科杂志, 2019, 27(6): 542. [16] 李小雅, 原大江, 李艳艳. APACHEⅡ评分与ICU内脊髓损伤行有创机械通气患者谵妄发生的关系[J]. 河北医学, 2020, 26(4): 81. [17] PAN Y, JIANG Z, YUAN C, et al. Influence of physical restraint on delirium of adult patients in ICU: a nested case-control study[J]. J Clin Nurs, 2018, 27(9/10): 1950. [18] 刘远金, 黄玉敏, 文艺, 等. 个性化约束干预在ICU患者身体约束中的应用效果[J]. 广西医学, 2019, 41(23): 3067. [19] 汪玲, 尹皓, 刘成祥, 等. ICU护士对集束化镇静镇痛策略的认知调查分析[J]. 蚌埠医学院学报, 2020, 45(1): 123. [20] SKROBIK Y, DUPREY MS, HILL NS, et al. Low-dose nocturnal dexmedetomidine prevents icu delirium. a randomized, placebo-controlled trial[J]. Am J Respir Crit Care Med, 2018, 197(9): 1147. doi: 10.1164/rccm.201710-1995OC [21] 郭昆, 张红英, 彭四萍. 每日唤醒与舒适化镇痛镇静两种方案在ICU机械通气患者中的应用比较[J]. 中华危重病急救医学, 2018, 30(10): 950. doi: 10.3760/cma.j.issn.2095-4352.2018.10.009 [22] 李艳艳, 原大江, 李小雅, 等. ICU患者谵妄及谵妄持续时间的危险因素分析[J]. 中华危重病急救医学, 2020, 32(1): 62. doi: 10.3760/cma.j.cn121430-20190909-00011 -





 下载:
下载: