-
急性重症胰腺炎(severe acute pancreatitis,SAP)起病急骤、影响脏器多,病死率高,是临床上常见的急腹症。因受自身疾病、环境因素和治疗因素的影响,病人容易出现烦躁不安、焦虑等不良情绪[1-2]。因此,镇静治疗成为SAP治疗过程中必要的手段。通过镇静治疗,可以降低病人疾病应激程度,消除或减轻不适感,减少耗氧量,是ICU尤其是机械通气病人的基本治疗措施[3]。然而相关研究[4-5]证实,镇静是ICU谵妄发生的独立危险因素。谵妄是一种急性神经系统疾病,其主要表现为意识状态改变、思维混乱、注意力不集中等,具有起病急和病情反复波动的特点,是ICU病人常见的并发症之一[6]。据报道,ICU病人谵妄发生率为16%~89%[7]。ICU谵妄危害性较大,不仅会导致ICU住院时间延长、机械通气时间延长,住院费用增加,病死率升高,还会引起病人后期认知功能障碍和执行功能损害[8]。鉴于此,本研究采用回顾性分析方法,探讨镇静深度及深度镇静持续时间对ICU SAP病人医院获得性谵妄的影响,现作报道。
-
选择2015年11月至2018年3月于我院重症医学科的SAP的病人258例。根据病人是否发生谵妄,将其分为2组,谵妄组78例和非谵妄组180例。纳入标准:(1)入院时间 > 96 h;(2)APACHE评分 > 8分;(3)躁动-镇静评分为+1~-5;(4)家属同意本研究。排除标准:(1)入院后格拉斯哥昏迷评分(glasgow coma score,GCS) < 8分;(2)既往有颅内病变;(3)精神异常。2组病人在性别、年龄及APACHE等方面比较,差异均无统计学意义(P > 0.05),具有可比性(见表 1)。
分组 n 男 女 年龄
(x±s)/岁APACHE评分
(x±s)/分谵妄组 78 58 20 46.46±14.65 19.60±6.40 非谵妄组 180 114 66 49.78±15.68 20.28±6.33 t — 2.98△ 1.59 0.79 P — > 0.05 > 0.05 > 0.05 △示χ2值 表 1 2组一般资料的比较
-
RASS是临床上最为有效和可信的镇静深度评估工具,是由美国学者SESSLER等[9]于2002年编制,该评估表包括10个镇静等级,+4~+1分代表病人从“有攻击性”到“不安焦虑”的程度;0分代表病人“清醒平静”;-1~-5分代表病人从“昏昏欲睡”到“昏迷”的程度。此评估表操作简单,医护人员只需30~60 s就可以准确评估病人的镇静程度。SESSLER等[9]报道,RASS评分与Riker镇静-躁动评分(sedation-agitation scale,SAS)、Ramsay评分、GCS均有很强的相关性,相关系数分别为0.78、0.78、0.79,评定者间信度为0.964。
-
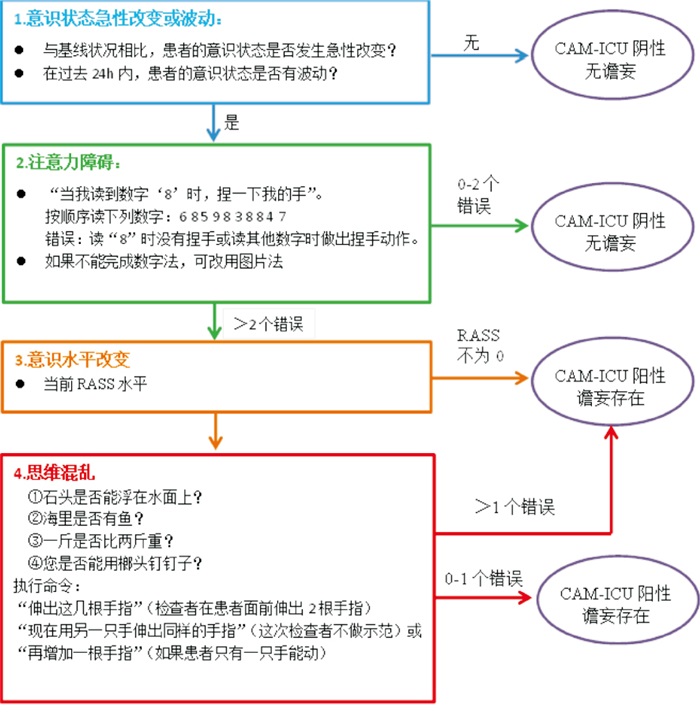
CAM-ICU是ICU谵妄评估常用的工具,由美国ELY教授等[10]于2001年设计,其主要包括意识状态急性改变或波动、注意力障碍、意识水平改变、思维混乱四个方面,当病人同时出现意识状态和注意力改变,再加上意识和思维任意一条的变化,即表示有谵妄存在。该评估表灵敏度和特异度分别为91.8%~93.4%和87.7%~90.8%,评定者间信度为0.92[11]。
-
2组病人均给予咪达唑仑+丙泊酚+左旋右美托咪定镇静,再应用RASS评分表评估其镇静程度,若病人RASS评分 > -4分,继续CAM-ICU评估(每8 h一次);若病人RASS评分为-5~-4分,即镇静程度为深度,则暂缓CAM-ICU评估,记录为“无法评估”,当病人清醒后,复评RASS评分,继续CAM-ICU评估。CAM-ICU具体评估流程图见图 1。
-
采用t检验和χ2检验。
-
谵妄组病人深度镇静率高于非谵妄组,差异有统计学意义(P < 0.01)(见表 2)。
分组 n > -4分 -5~-4分 谵妄组 78 9(11.54) 69(88.46) 非谵妄组 180 120(66.67) 60(33.33) χ2 — 66.15 P — < 0.01 表 2 2组病人镇静深度的比较[n;百分率(%)]
-
谵妄组病人镇静时间[(107.41±65.00)h,n=68]长于非谵妄组[(62.63±62.11)h,n=57)],差异有统计学意义(t=-3.91, < 0.01)。
-
SAP是一种病情凶险,并发症多,病死率极高的危重急腹症,随着全身炎症反应的发展,病人可出现低氧血症、急性呼吸窘迫综合征,进而出现呼吸困难症状。因此,机械通气是SAP病人重要的治疗手段。但机械通气常导致病人心理和生理不适,加上恶心呕吐、腹痛等症状容易让病人产生烦躁不安、愤怒情绪,故需镇静镇痛治疗。SAP病人入住ICU期间前期,病情危重,变化快,对此医生一般采取深度镇静达到心肺脑保护策略,以减轻病人应激反应,对降低氧耗和代谢,缩短机械通气时间具有重要意义[2-3]。但ICU镇静治疗必须把握好“度”,长时间大剂量使用镇静药物将会产生一系列较为严重的后果,如延长病人拔管时间,增加呼吸机相关性肺炎、院内死亡风险,还会诱发病人谵妄的发生[3, 12-13]。2013年美国“疼痛、躁动和谵妄管理指南”建议将病人处于安静状态且易被唤醒作为ICU镇静目标[14]。还有研究[15]指出,与深镇静相比,浅镇静可以使谵妄的发生率下降50%。本研究结果显示,谵妄组深度镇静多于非谵妄组,镇静时间长于非谵妄组,与SIEBER等[15-16]的研究结果一致。究其原因可能为[17]:(1)深度镇静可减少脑组织灌注量,导致脑功能异常,最终诱发谵妄;(2)深度镇静可增强中枢神经抑制效应,扰乱神经递质系统,导致谵妄的发生;(3)深镇静可通过增强γ-氨酪酸A受体功能,抑制海马细胞突触时程增强表达,从而影响学习和记忆等认知功能,诱发谵妄;(4)镇静时间过长,镇静药物在体内蓄积的时间过久,对中枢神经系统的抑制作用延长,以此诱发谵妄的发生。因此病人入住ICU后应动态评估病人是否需要镇静及镇静的深度,实行医护一体化的规范化的浅镇静,如果评估病人必须使用深度镇静且需要长时间的深度镇静,医生及护士在应及早的制定谵妄方案,以减少医院获得性谵妄的发生[18]。
综上所述,镇静深度越深、深度镇静时间越长,ICU SAP病人谵妄的发生率也越高。医护人员应重视胰腺炎病人镇静程度及镇静持续时间,正确判断病人病情,在不影响病人病情的前提下,实施规范化管理的浅镇静。
镇静深度及深度镇静持续时间对ICU重症急性胰腺炎病人谵妄发生的影响
Effect of the depth of sedation and duration of deep sedation on occurrence of delirium in ICU patients with severe acute pancreatitis
-
摘要:
目的探讨急性重症胰腺炎(severe acute pancreatitis,SAP)病人镇静深度及深度镇静持续时间对其发生谵妄的影响。 方法回顾性分析接受治疗的SAP病人258例,以病人在ICU结束治疗作为研究终点,根据是否发生谵妄将病人分为谵妄组和非谵妄组,比较2组病人镇静深度及深度镇静时间。 结果谵妄组镇静深度率及深度镇静持续时间均大于非谵妄组,差异均有统计学意义(P < 0.01)。 结论ICU SAP病人镇静深度越深、深度镇静时间越长,其谵妄发生率也越高。 Abstract:ObjectiveTo explore the effects of the depth of sedation and duration of deep sedation on occurrence of delirium in patients with severe acute pancreatitis(SAP). MethodsThe clinical data of 258 patients with SAP were retrospectively analyzed.The end of treatment in ICU of patients was set as the study endpoint, the patients were divided into the delirium group and non-delirium group.The depth of sedation and duration of deep sedation between two groups were compared. ResultsThe depth of sedation and duration of deep sedation in delirium group were greater than those in non-delirium group(P < 0.01). ConclusionsThe deeper sedation depth and the longer sedation time in ICU patients with SAP, the higher the incidence rate the delirium is. -
Key words:
- severe acute pancreatitis /
- depth of sedation /
- time of sedation /
- intensive care unit /
- delirium
-
表 1 2组一般资料的比较
分组 n 男 女 年龄
(x±s)/岁APACHE评分
(x±s)/分谵妄组 78 58 20 46.46±14.65 19.60±6.40 非谵妄组 180 114 66 49.78±15.68 20.28±6.33 t — 2.98△ 1.59 0.79 P — > 0.05 > 0.05 > 0.05 △示χ2值 表 2 2组病人镇静深度的比较[n;百分率(%)]
分组 n > -4分 -5~-4分 谵妄组 78 9(11.54) 69(88.46) 非谵妄组 180 120(66.67) 60(33.33) χ2 — 66.15 P — < 0.01 -
[1] 庄一渝, 叶小健, 陈香萍, 等. ICU重症胰腺炎患者延续护理模式的构建[J]. 中国护理管理, 2017, 17(9): 1162. doi: 10.3969/j.issn.1672-1756.2017.09.003 [2] 邓艳丽, 李梅华. 早期目标导向镇静治疗重症胰腺炎机械通气患者的效果及护理[J]. 护理实践与研究, 2016, 13(15): 41. doi: 10.3969/j.issn.1672-9676.2016.15.017 [3] 李俊艳, 董晨明, 杨静. ICU患者谵妄与镇静[J]. 重庆医学, 2015, 44(27): 3865. doi: 10.3969/j.issn.1671-8348.2015.27.043 [4] PIPANMEKAPORN T, CHITTAWATANARAT K, CHAIWAT O, et al. Incidence and risk factors of delirium in multi-center Thai surgical intensive care units: a prospective cohort study[J]. J Intensive Care, 2015, 3: 53. doi: 10.1186/s40560-015-0118-z [5] 潘燕彬, 江智霞, 张晶晶, 等. ICU成人患者谵妄危险因素的Meta分析[J]. 中国护理管理, 2018, 18(4): 465. doi: 10.3969/j.issn.1672-1756.2018.04.009 [6] VAN ROMPAEY B, ELSEVIERS MM, SCHUURMANS MJ, et al. Risk factors for delirium in intensive care patients: a prospective cohort study[J]. Crit Care, 2009, 13(3): R77. doi: 10.1186/cc7892 [7] LOUIS C, GODET T, CHANQUES G, et al. Effects of dexmedetomidine on delirium duration of non-intubated ICU patients(4D trial): study protocol for a randomized trial[J]. Trials, 2018, 19(1): 307. doi: 10.1186/s13063-018-2656-x [8] 孙建华, 郭海凌, 孙丹丹, 等. 重症患者谵妄评估的现状调查及影响因素分析[J]. 中华护理杂志, 2018, 53(1): 17. doi: 10.3761/j.issn.0254-1769.2018.01.003 [9] SESSLER C, GOSNELL M, GRAP M, et al. The Richmond Agitation-Sedation Scale: validity and reliability in adult intensive care unit patients[J]. Am J Respir Crit Care Med, 2002, 166(10): 1338. doi: 10.1164/rccm.2107138 [10] ELY E, INOUYE S, BERNARD G, et al. Delirium in mechanically ventilated patients: validity and reliability of the confusion assessment method for the intensive care unit(CAM-ICU)[J]. JAMA, 2001, 286(21): 2703. doi: 10.1001/jama.286.21.2703 [11] WANG C, WU Y, YUE P, et al. Delirium assessment using confusion assessment method for the intensive care unit in chinese critically ill patients[J]. J Crit Care, 2013, 28(3): 223. doi: 10.1016/j.jcrc.2012.10.004 [12] ELY E, SIEGEL M, INOUYE S. Delirium in the intensive care unit: an under-recognized syndrome of organ dysfunction[J]. Semin Respir Crit Care Med, 2001, 22(2): 115. doi: 10.1055/s-2001-13826 [13] TANAKA L, AZEVEDO L, PARK M, et al. Early sedation and clinical outcomes of mechanically ventilated patients: a prospective multicenter cohort study[J]. Crit Care, 2014, 18(4): R156. doi: 10.1186/cc13995 [14] BARR J, FRASER G, PUNTILLO K, et al. Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit[J]. Crit Care Med, 2013, 41(1): 263. doi: 10.1097/CCM.0b013e3182783b72 [15] SIEBER F, ZAKRIYA K, GOTTSCHALK A, et al. Sedation depth during spinal anesthesia and the development of postoperative delirium in elderly patients undergoing hip fracture repair[J]. Mayo Clin Proc, 2010, 85(1): 18. doi: 10.4065/mcp.2009.0469 [16] 周歆平, 章渭方, 李彤, 等. 镇静深度对老年患者体外循环术后谵妄发生率的影响[J/CD]. 中华危重症医学杂志: 电子版, 2010, 3(6): 391. [17] 罗小波, 罗明春, 李劲松, 等. 镇静对谵妄影响的临床研究[J]. 吉林医学, 2017, 38(10): 1851. doi: 10.3969/j.issn.1004-0412.2017.10.020 [18] MOGHABGHAB R, ADLER L, BANEZ C, et al. The experience of implementing nursing best practice guidelines for the screening of delirium, dementia and depression in the older adult[J]. Geriatrics Aging, 2003, 6(10): 39. -





 下载:
下载: