-
急性髓系白血病病人血液功能严重受损,免疫功能降低,加之化疗制剂的应用也会造成骨髓抑制,损伤机体正常防御机制,致使病原菌更易侵入人体,各类感染发生风险高[1-2]。而感染不仅会增加急性白血病疾病治疗难度,且会加重原有病情,增加死亡风险[3]。如何早期发现感染并鉴别病人感染类型指导针对性治疗对改善病人预后具有重要意义。临床研究报道,急性白血病并感染后可造成机体炎症反应与凝血功能异常[4-5]。白细胞介素-6(IL-6)为炎症细胞因子之一,表达与病人炎症反应状态具有密切关系[6]。血小板分布宽度(PDW)为一种血小板参数,与血液高凝状态有关[7]。CD64于细胞及体液免疫过程中具有重要作用,有研究[8]指出,在感染早期血清CD64表达即可增高。本研究通过分析急性髓系白血病并感染病人血清CD64、IL-6、PDW水平与病原菌分布特征、感染预后的关联性,以期为临床诊治提供一定参考。现作报道。
-
选取2017年4月至2020年4月我院急性髓系白血病并感染病人90例为研究组,同期未合并感染急性髓系白血病病人90例为对照组。纳入标准:2组均符合《血液病诊断和疗效标准》[9]中急性髓系白血病相关诊断标准,且研究组符合《医院感染诊断标准(试行)》[10]中感染相关诊断标准。排除标准:合并肝、肾、心等脏器功能严重障碍;合并其他类型恶性肿瘤、严重传染病;合并免疫系统、精神系统疾病;妊娠、哺乳期女性;使用抗凝药物;临床资料不全。研究组90例病人感染部位分别为口腔9例,肛周13例,皮肤16例,泌尿系统21例,呼吸系统31例。2组性别、年龄、体质量指数(BMI)、病程、饮酒、吸烟、肥胖人数比例、合并症等一般资料比较差异无统计学意义(P > 0.05)(见表 1)。
一般资料 研究组(n=90) 对照组(n=90) χ2 P 性别 男
女52
3849
410.20 > 0.05 年龄/岁 48.86±6.07 49.72±6.48 0.92* > 0.05 BMI/(kg/m2) 20.08±1.43 20.35±1.52 1.23* > 0.05 病程/年 1.42±0.39 1.50±0.41 1.34* > 0.05 饮酒 26(28.89) 24(26.67) 0.11 > 0.05 吸烟 30(33.33) 27(30.00) 0.23 > 0.05 肥胖 13(14.44) 11(12.22) 0.19 > 0.05 合并症 高脂血症 21(23.33) 18(20.00) 0.29 > 0.05 糖尿病 15(16.67) 13(14.44) 0.17 > 0.05 冠心病 14(15.56) 12(13.33) 0.18 > 0.05 高血压 31(34.44) 28(31.11) 0.23 > 0.05 *示t值 表 1 一般资料比较[n; 百分率(%)]
-
采集所有受检者清晨空腹静脉血样5 mL,应用高速离心机以4000 r/min离心10 min,提取血清,-70 ℃冰箱内储存待检测;以流式细胞仪(美国BD公司,FACSAria Ⅱ型)测定血清CD64水平;化学发光免疫分析仪(德国西门子公司,Immulite 1000型)测定血清IL-6水平;全自动血细胞分析仪[贝克曼库尔特商贸(中国)有限公司,Coulter LH755]测定血清PDW水平,有关操作严格按仪器说明书进行。
-
(1) 2组血清CD64、IL-6、PDW水平。(2)研究组病原菌分布特征。(3)研究组不同感染类型(革兰阴性菌、革兰阳性菌、真菌)病人血清CD64、IL-6、PDW水平。(4)研究组感染预后(生存、死亡)病人血清CD64、IL-6、PDW水平。
-
采用方差分析、q检验、χ2检验、logistic回归分析和ROC曲线分析。
-
研究组血清CD64、IL-6、PDW水平均明显高于对照组(P < 0.01)(见表 2)。
分组 n CD64/% IL-6/(ng/L) PDW/% 研究组 90 78.42±14.36 7.25±1.89 11.67±1.14 对照组 90 36.91±9.07 4.63±1.42 5.26±0.67 t — 23.19 10.51 45.99 P — < 0.01 < 0.01 < 0.01 表 2 2组血清CD64、IL-6、PDW水平比较(x±s)
-
研究组90例病人分离出病原菌118株,主要菌种为革兰阴性菌,共78株,占66.10%(见表 3)。
病原菌 株数 构成比/% 革兰阴性菌 78 66.10 鲍曼溶血不动杆菌 5 4.24 嗜麦芽窄食单胞菌 5 4.24 铜绿假单胞菌 13 11.02 肺炎克雷伯菌 22 18.64 大肠埃希菌 27 22.88 其他 6 5.08 革兰阳性菌 30 25.42 链球菌 6 5.08 肠球菌 3 2.54 人葡萄球菌人亚种 6 5.08 表皮葡萄球菌 5 4.24 金黄色葡萄球菌 7 5.93 其他 3 2.54 真菌 10 8.47 热带念珠菌 1 0.85 光滑念珠菌 4 3.39 白色念珠菌 5 4.24 合计 118 100.00 表 3 研究组病原菌分布特征
-
研究组中革兰阴性菌感染病人58例,革兰阳性菌感染病人25例,真菌感染病人7例。革兰阴性菌感染病人血清CD64、IL-6、PDW水平高于革兰阳性菌、真菌感染病人(P < 0.01),革兰阳性菌感染病人血清各指标水平高于真菌感染病人(P < 0.01)(见表 4)。
分组 n CD64/% IL-6/(ng/L) PDW/% 革兰阴性菌 58 82.08±16.24 7.81±2.13 12.69±1.37 革兰阳性菌 25 75.83±14.05 6.49±1.75 10.83±1.06 真菌 7 57.34±12.19 5.32±1.59 6.22±0.92 t — 8.54 7.35 89.45 P — < 0.01 < 0.01 < 0.01 表 4 研究组不同感染类型血清CD64、IL-6、PDW水平比较(x±s)
-
研究组不同感染预后病人性别、年龄、BMI、病程、饮酒、吸烟、肥胖人数比例、合并症、感染部位、感染病原菌种类等一般资料比较差异无统计学意义(P > 0.05);死亡病人血清CD64、IL-6、PDW水平均高于生存病人(P < 0.01)(见表 5)。
一般资料 死亡病人
(n=16)生存病人
(n=74)χ2 P 性别 男
女9
743
310.02 > 0.05 年龄/岁 49.36±6.24 48.75±5.93 0.37* > 0.05 BMI/(kg/m2) 19.82±1.39 20.14±1.47 0.80* > 0.05 病程/年 1.52±0.37 1.40±0.42 1.06* > 0.05 饮酒 5(31.25) 21(28.38) 0.01 > 0.05 吸烟 6(37.50) 24(32.43) 0.15 > 0.05 肥胖 2(12.50) 11(14.86) 0.02 > 0.05 合并症 高脂血症 4(25.00) 17(22.97) 0.02 > 0.05 糖尿病 3(18.75) 12(16.22) 0.02 > 0.05 冠心病 3(18.75) 11(14.86) 0.001 > 0.05 高血压 6(37.50) 25(33.78) 0.08 > 0.05 CD64/% 94.37±18.15 74.97±12.38 5.20* < 0.01 IL-6/(ng/L) 9.02±2.41 6.87±1.63 4.36* < 0.01 PDW/% 14.08±1.42 11.15±0.94 10.24* < 0.01 感染部位 口腔 1(6.25) 8(10.81) 肛周 2(12.50) 11(14.86) 皮肤 2(12.50) 14(18.92) 1.23 > 0.05 泌尿系统 5(31.25) 16(21.62) 呼吸系统 6(37.50) 25(33.78) 感染病原菌种类 1种
≥2种10(62.50)
6(37.50)55(74.32)
19(25.68)0.42 > 0.05 *示t值 表 5 研究组不同感染预后病人一般资料与血清CD64、IL-6、PDW水平比较[n; 百分率(%)]
-
以急性髓系白血病并感染病人感染预后是否死亡作为因变量,病人性别、年龄、BMI、病程、饮酒、吸烟、肥胖人数比例、合并症、感染部位、感染病原菌种类、血清CD64、IL-6、PDW为自变量,采取logistic回归分析发现,血清CD64、IL-6、PDW均为急性髓系白血病并感染病人感染预后死亡的重要危险因素(P < 0.01)(见表 6)。
变量 B SE Waldχ2 P OR 95%CI CD64 1.732 0.563 9.414 < 0.01 5.620 3.518~8.823 IL-6 1.462 0.511 8.243 < 0.01 4.312 2.423~7.682 PDW 1.601 0.491 10.730 < 0.01 4.930 2.734~8.910 表 6 急性髓系白血病并感染病人感染预后死亡的影响因素
-
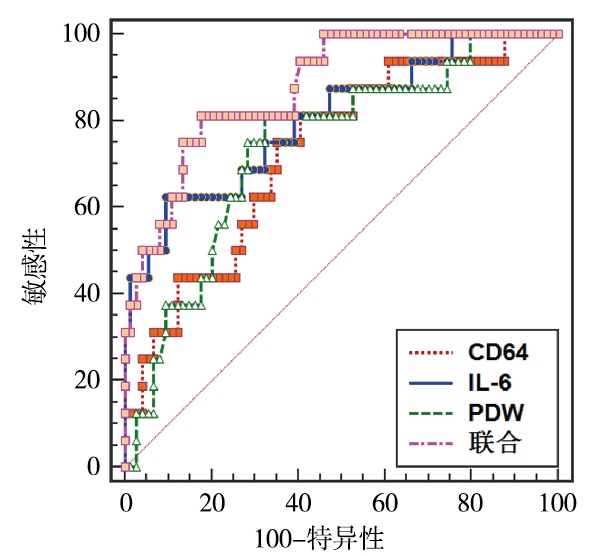
绘制ROC曲线显示,血清CD64、IL-6、PDW联合预测急性髓系白血病并感染病人感染预后死亡的AUC高于单一指标(P < 0.01)(见表 7、图 1)。
指标 AUC 95%CI Z P Cut-off值 截断值特异度/% 截断值敏感度/% CD64 0.732 0.631~0.823 3.341 < 0.01 > 80.22 % 59.46 75.00 IL-6 0.800 0.717~0.884 4.540 < 0.01 > 8.76 ng/L 90.54 62.50 PDW 0.743 0.642~0.832 3.580 < 0.01 > 12.05 % 67.57 81.25 联合(应用特异度最高的IL-6和敏感度最高的PDW进行并联预测) 0.881 0.792~0.944 8.522 < 0.01 / 82.43 81.25 表 7 血清各指标对急性髓系白血病并感染病人感染预后死亡的预测价值
-
急性白血病病人因自身疾病特点,机体免疫功能下降,极易在患病期间产生感染,研究[11]报道,急性白血病合并感染的概率可达30.57%,致使病情恶化,影响病人生命安全。早期检出并鉴别感染对改善病人康复效果及预后尤为重要。
临床研究[12]指出,炎症-凝血网络形成在恶性血液病合并感染发生、进展中扮演着重要角色,测定其有关因子水平可为疾病鉴别与预后判定提供一定参考。IL-6属促炎性细胞因子之一,主要由单核巨噬细胞、纤维母细胞、上皮细胞、淋巴细胞等产生,徐璐等[13]研究报道,IL-6不易受激素与化疗等药物影响,对判定早期感染具有重要价值,应用其诊断白血病化疗后并发感染的AUC达0.859。宋春鸽等[14]研究报道,骨髓瘤化疗合并感染病人血清IL-6表达可显著增高,且诊断价值较高。本研究发现,急性髓系白血病并感染病人IL-6水平偏高,且在控制混杂因素后,logistic回归分析发现IL-6为病人预后死亡的重要危险因素,与上述研究相符。IL-6于急性炎症反应及感染中处在中心地位,对感染反应迅速,当感染、炎症缓解后其表达可迅速降低。虞飞燕等[15]研究指出,IL-6于炎症反应启动时即可被激活并大量释放入血,从而提升血管内皮细胞通透性,调节组织代谢活性,促进其他类型细胞因子释放,导致炎症反应产生级联放大,加重病情,影响预后。PDW可反映血液高凝状态,李婷等[16]研究报道,急性白血病化疗后感染病人血清PDW表达明显高于未感染病人,且表达与感染严重程度有关,在经系统治疗感染控制、凝血功能紊乱纠正后表达回落。KAYIPMAZ等[17]研究报道,肾移植、肝移植受者感染时血清PDW水平可显著增加。刘云红等[18]研究指出,急性脑梗死合并感染病人血清PDW可明显增高,且与感染程度有关。本研究发现,急性髓系白血病并感染病人血清PDW水平增高,且为影响病人预后的重要因素。亦提示检测血清PDW水平不仅可为急性髓系白血病并感染早期筛查提供一定参考,且可为预后判定提供有力依据。
此外,CD64属免疫球蛋白家族中一员,在机体中水平受多种炎症细胞因子调节,且其为连接机体细胞与体液免疫之间纽带,于免疫球复合物抗原呈递、吞噬、清除及炎症因子释放中具有重要作用。王庭刚等[19]研究报道,创伤手术后脓毒症病人血CD64指数可明显增高,且与病人预后有关。郭晓艳等[20]研究指出,白血病合并细菌感染病人血清CD64感染指数可显著提升,应用其诊断细菌感染具有较高灵敏度及特异度。本研究中急性髓系白血病并感染病人血清CD64水平偏高,且与预后有关,与上述研究符合。正常情况下,中性粒细胞表面的CD64处于低表达状态,但在中性粒细胞与微生物细胞壁成分、细胞因子接触时,其表达即会显著增高。本研究另通过绘制ROC曲线发现,选取血清CD64、IL-6、PDW联合预测急性髓系白血病并感染病人感染预后死亡的AUC高于单一指标。提示联合应用血清各指标检测可为病人预后预测提供更多参考信息,提高预测价值。
有关研究指出,不同病原菌对机体炎症反应、凝血状态等的影响程度不同[21-22]。因此,可推测测定炎症反应、凝血状态等实验室指标可为病原菌鉴别提供一定依据。有关研究报道,革兰阴性菌感染病人血清CD64、IL-6水平显著高于革兰阳性菌感染病人[23-24]。翟小琳等[25]研究指出,类风湿关节炎合并感染病人中细菌感染病人血清PDW水平显著高于真菌感染病人。本研究显示,急性髓系白血病并感染病人中革兰阴性菌感染病人血清CD64、IL-6、PDW水平最高,革兰阳性菌感染病人次之,真菌感染病人最低,与上述研究相近。表明测定血清CD64、IL-6、PDW水平可为急性髓系白血病并感染病人病原菌类型鉴别提供一定参考。刘曙艳等[26]研究指出,革兰阴性菌、革兰阳性菌均能通过释放多种细胞因子,致使血清炎症因子表达增高,差异在于前者重要成分内毒素具有较强促炎作用,能在无细胞因子情况下促进炎症因子分泌,对炎症反应的激活程度更强,免疫抑制程度也更严重。血小板参数与机体免疫、炎症应激有关,机体免疫、炎症应激程度更明显病人血小板参数变化也会越大。而真菌感染一般为继发感染,对机体炎症反应、免疫抑制影响较小。
综上所述,急性髓系白血病并感染病人血清CD64、IL-6、PDW水平明显增高,且表达与病人病原菌分布特征、感染预后有关,可为临床诊治提供一定参考。
急性髓系白血病并感染病人血清CD64、IL-6、PDW水平与病原菌分布特征、感染预后的关联性
Correlation between serum levels of CD64, IL-6, PDW and distribution characteristics of pathogenic bacteria and infection prognosis in patients with acute myeloid leukemia complicated with infection
-
摘要:
目的观察急性髓系白血病并感染病人血清CD64、白细胞介素-6(IL-6)、血小板分布宽度(PDW)水平与病原菌分布特征、感染预后的关联性。 方法选取急性髓系白血病并感染病人90例为研究组,同期未合并感染急性髓系白血病病人90例为对照组。统计2组血清CD64、IL-6、PDW水平,研究组病原菌分布特征、不同感染类型、感染预后病人血清各指标水平,探讨急性髓系白血病并感染病人感染预后死亡的影响因素,分析血清各指标对急性髓系白血病并感染病人感染预后死亡的预测价值。 结果研究组血清CD64、IL-6、PDW水平均明显高于对照组(P < 0.01);研究组90例病人分离出病原菌118株,主要菌种为革兰阴性菌,共78株(66.10%),其次为革兰阳性菌30株(25.42%)、真菌10株(8.47%);研究组革兰阴性菌感染病人血清CD64、IL-6、PDW水平高于革兰阳性菌、真菌感染病人,革兰阳性菌感染病人血清各指标水平高于真菌感染病人,死亡病人血清各指标水平高于生存病人(P < 0.05);logistic回归分析发现,血清CD64、IL-6、PDW均为急性髓系白血病并感染病人感染预后死亡的重要危险因素(P < 0.01);ROC曲线显示,选取血清CD64、IL-6、PDW联合预测急性髓系白血病并感染病人感染预后死亡的特异度为82.43%,敏感度为81.25%。 结论急性髓系白血病并感染病人血清CD64、白细胞介素-6、PDW水平显著增高,且表达与病人病原菌分布特征、感染预后具有密切关系。 Abstract:ObjectiveTo observe the correlation between the serum levels of CD64, interleukin-6(IL-6), platelet distribution width(PDW) and the distribution characteristics of pathogenic bacteria and infection prognosis in patients with acute myeloid leukemia complicated with infection. MethodsNinety patients with acute myeloid leukemia complicated with infection were selected as the study group, and 90 patients with acute myeloid leukemia without infection were selected as the control group. The serum levels of CD64, IL-6 and PDW in the two groups, the distribution characteristics of pathogenic bacteria in the study group, and the serum levels of the above indicators in patients with different infection type and infection prognosis were analyzed. The influencing factors of infection prognosis and death in patients with acute myeloid leukemia complicated with infection was explored, and the predictive value of the above serum indicators for the infection prognosis and death in patients with acute myeloid leukemia and infection was analyzed. ResultsThe serum levels of CD64, IL-6 and PDW in study group were higher than those in control group(P < 0.05). One hundred and eighteen strains of pathogenic bacteria were isolated from 90 patients in the study group, which were main Gram-negative bacteria, with a total of 78 strains(66.10%), followed by 30 strains(25.42%) of Gram-positive bacteria and 10 strains(8.47%) of fungi. In the study group, the serum levels of CD64, IL-6 and PDW in patients with Gram-negative bacteria infection were higher than those in patients with Gram-positive bacteria and fungi infection, the serum levels of the above indicators in patients with Gram-positive bacteria infection were higher than those in patients with fungi infection, and the serum levels of the above indicators in dead patients were higher than those in survival patients(P < 0.05). Logistic regression analysis showed that serum CD64, IL-6 and PDW were important risk factors for prognosis and death of patients with acute myeloid leukemia complicated with infection(P < 0.01). The ROC curve showed that the specificity and sensitivity of combination of serum CD64, IL-6 and PDW to predict the prognosis and death of patients with acute myeloid leukemia complicated with infection were 82.43% and 81.25%, respectively. ConclusionsThe serum levels of CD64, IL-6 and PDW in patients with acute myeloid leukemia complicated with infection are significantly increased, and the expressions are closely related to the distribution characteristics of pathogenic bacteria and infection prognosis. -
表 1 一般资料比较[n; 百分率(%)]
一般资料 研究组(n=90) 对照组(n=90) χ2 P 性别 男
女52
3849
410.20 > 0.05 年龄/岁 48.86±6.07 49.72±6.48 0.92* > 0.05 BMI/(kg/m2) 20.08±1.43 20.35±1.52 1.23* > 0.05 病程/年 1.42±0.39 1.50±0.41 1.34* > 0.05 饮酒 26(28.89) 24(26.67) 0.11 > 0.05 吸烟 30(33.33) 27(30.00) 0.23 > 0.05 肥胖 13(14.44) 11(12.22) 0.19 > 0.05 合并症 高脂血症 21(23.33) 18(20.00) 0.29 > 0.05 糖尿病 15(16.67) 13(14.44) 0.17 > 0.05 冠心病 14(15.56) 12(13.33) 0.18 > 0.05 高血压 31(34.44) 28(31.11) 0.23 > 0.05 *示t值 表 2 2组血清CD64、IL-6、PDW水平比较(x±s)
分组 n CD64/% IL-6/(ng/L) PDW/% 研究组 90 78.42±14.36 7.25±1.89 11.67±1.14 对照组 90 36.91±9.07 4.63±1.42 5.26±0.67 t — 23.19 10.51 45.99 P — < 0.01 < 0.01 < 0.01 表 3 研究组病原菌分布特征
病原菌 株数 构成比/% 革兰阴性菌 78 66.10 鲍曼溶血不动杆菌 5 4.24 嗜麦芽窄食单胞菌 5 4.24 铜绿假单胞菌 13 11.02 肺炎克雷伯菌 22 18.64 大肠埃希菌 27 22.88 其他 6 5.08 革兰阳性菌 30 25.42 链球菌 6 5.08 肠球菌 3 2.54 人葡萄球菌人亚种 6 5.08 表皮葡萄球菌 5 4.24 金黄色葡萄球菌 7 5.93 其他 3 2.54 真菌 10 8.47 热带念珠菌 1 0.85 光滑念珠菌 4 3.39 白色念珠菌 5 4.24 合计 118 100.00 表 4 研究组不同感染类型血清CD64、IL-6、PDW水平比较(x±s)
分组 n CD64/% IL-6/(ng/L) PDW/% 革兰阴性菌 58 82.08±16.24 7.81±2.13 12.69±1.37 革兰阳性菌 25 75.83±14.05 6.49±1.75 10.83±1.06 真菌 7 57.34±12.19 5.32±1.59 6.22±0.92 t — 8.54 7.35 89.45 P — < 0.01 < 0.01 < 0.01 表 5 研究组不同感染预后病人一般资料与血清CD64、IL-6、PDW水平比较[n; 百分率(%)]
一般资料 死亡病人
(n=16)生存病人
(n=74)χ2 P 性别 男
女9
743
310.02 > 0.05 年龄/岁 49.36±6.24 48.75±5.93 0.37* > 0.05 BMI/(kg/m2) 19.82±1.39 20.14±1.47 0.80* > 0.05 病程/年 1.52±0.37 1.40±0.42 1.06* > 0.05 饮酒 5(31.25) 21(28.38) 0.01 > 0.05 吸烟 6(37.50) 24(32.43) 0.15 > 0.05 肥胖 2(12.50) 11(14.86) 0.02 > 0.05 合并症 高脂血症 4(25.00) 17(22.97) 0.02 > 0.05 糖尿病 3(18.75) 12(16.22) 0.02 > 0.05 冠心病 3(18.75) 11(14.86) 0.001 > 0.05 高血压 6(37.50) 25(33.78) 0.08 > 0.05 CD64/% 94.37±18.15 74.97±12.38 5.20* < 0.01 IL-6/(ng/L) 9.02±2.41 6.87±1.63 4.36* < 0.01 PDW/% 14.08±1.42 11.15±0.94 10.24* < 0.01 感染部位 口腔 1(6.25) 8(10.81) 肛周 2(12.50) 11(14.86) 皮肤 2(12.50) 14(18.92) 1.23 > 0.05 泌尿系统 5(31.25) 16(21.62) 呼吸系统 6(37.50) 25(33.78) 感染病原菌种类 1种
≥2种10(62.50)
6(37.50)55(74.32)
19(25.68)0.42 > 0.05 *示t值 表 6 急性髓系白血病并感染病人感染预后死亡的影响因素
变量 B SE Waldχ2 P OR 95%CI CD64 1.732 0.563 9.414 < 0.01 5.620 3.518~8.823 IL-6 1.462 0.511 8.243 < 0.01 4.312 2.423~7.682 PDW 1.601 0.491 10.730 < 0.01 4.930 2.734~8.910 表 7 血清各指标对急性髓系白血病并感染病人感染预后死亡的预测价值
指标 AUC 95%CI Z P Cut-off值 截断值特异度/% 截断值敏感度/% CD64 0.732 0.631~0.823 3.341 < 0.01 > 80.22 % 59.46 75.00 IL-6 0.800 0.717~0.884 4.540 < 0.01 > 8.76 ng/L 90.54 62.50 PDW 0.743 0.642~0.832 3.580 < 0.01 > 12.05 % 67.57 81.25 联合(应用特异度最高的IL-6和敏感度最高的PDW进行并联预测) 0.881 0.792~0.944 8.522 < 0.01 / 82.43 81.25 -
[1] 李书坛, 唐柳, 陈晓敏, 等. 成人急性髓系白血病患者化疗后发生院内感染影响因素及其防治对策研究[J]. 中国实验血液学杂志, 2018, 26(2): 412. [2] 张晓波, 谢佳, 王浩, 等. 成人急性髓系白血病患者化疗后院内感染的危险因素[J]. 海南医学, 2019, 30(15): 1914. doi: 10.3969/j.issn.1003-6350.2019.15.003 [3] INABA H, PEI D, WOLF J, et al. Infection-related complications during treatment for childhood acute lymphoblastic leukemia[J]. Ann Oncol, 2017, 28(2): 386. doi: 10.1093/annonc/mdw557 [4] 李妮. 网织血小板、C-反应蛋白、降钙素原检测在急性白血病继发感染中的诊断价值[J]. 中国医药导报, 2019, 16(3): 185. [5] 贾莉, 王华, 冼开选, 等. 急性白血病PICC置管感染的危险因素及凝血指标的变化[J]. 中华医院感染学杂志, 2019, 29(23): 3590. [6] YOON JR, YANG SH, SHIN YS. Diagnostic accuracy of interleukin-6 and procalcitonin in patients with periprosthetic joint infection: a systematic review and meta-analysis[J]. Int Orthop, 2018, 42(6): 1213. doi: 10.1007/s00264-017-3744-3 [7] ORAK M, KARAKOC Y, USTUNDAG M, et al. An investigation of the effects of the mean platelet volume, platelet distribution width, platelet/lymphocyte ratio, and platelet counts on mortality in patents with sepsis who applied to the emergency department[J]. Niger J Clin Pract, 2018, 21(5): 667. doi: 10.4103/njcp.njcp_44_17 [8] 刘倩倩, 高岩, 邵凌云, 等. 中性粒细胞CD64在感染性疾病诊断中的应用现状[J]. 中华传染病杂志, 2020, 38(6): 381. doi: 10.3760/cma.j.cn311365-20190926-00308 [9] 张之南, 沈悌. 血液病诊断及疗效标准[J]. 北京: 科学出版社, 2007: 130. [10] 中华人民共和国卫生部. 医院感染诊断标准(试行)[J]. 中华医学杂志, 2001, 81(5): 314. doi: 10.3760/j:issn:0376-2491.2001.05.027 [11] 李岩, 肖晓光, 林琳, 等. 急性白血病患者合并感染的菌群分布及耐药性分析[J]. 国际检验医学杂志, 2017, 38(3): 339. doi: 10.3969/j.issn.1673-4130.2017.03.019 [12] 于佳, 陈淘江, 王冬梅, 等. 炎症因子, 凝血指标和内皮细胞损伤标记物在恶性血液病脓毒症早期诊断中的应用[J]. 肿瘤预防与治疗, 2019, 32(8): 688. doi: 10.3969/j.issn.1674-0904.2019.08.006 [13] 徐璐, 苏群豪, 王娇, 等. IL-6和PCT与Activin-A对急性白血病患者化疗后感染的诊断价值[J]. 中华医院感染学杂志, 2020, 30(4): 531. [14] 宋春鸽, 杨晓煜, 马若巾, 等. 骨髓瘤化疗合并感染患者血清炎性因子变化的临床意义[J]. 实用癌症杂志, 2017, 32(8): 1305. doi: 10.3969/j.issn.1001-5930.2017.08.025 [15] 虞飞燕, 王振华, 顾晓琳. 急性白血病化疗后继发感染性休克患者血清炎性介质变化研究[J]. 中国生化药物杂志, 2017, 37(3): 288. [16] 李婷, 兰义芬, 薛武进, 等. 急性白血病感染患者炎症因子、凝血指标及血小板参数的相关性分析[J]. 中国卫生检验杂志, 2019, 29(7): 847. [17] KAYIPMAZ AE, FINDIK M, KAVALCI C, et al. Red blood cell distribution width increases during infection in renal and liver graft recipients[J]. Exp Clin Transplant, 2017, 15(1): 61. [18] 刘云红, 孙明洁, 张佑健, 等. 急性脑梗死感染对抗氧化能力与血小板参数的影响[J]. 中国实用神经疾病杂志, 2019, 22(2): 144. [19] 王庭刚, 卢海滨. 外周血CD64指数对创伤手术后脓毒症病情严重程度及预后的评估价值[J]. 局解手术学杂志, 2017, 26(4): 260. [20] 郭晓艳, 康运凯, 郭树霞. CD64感染指数、CRP、PCT与NEU%在白血病合并细菌感染诊断中的价值比较[J]. 中国实验血液学杂志, 2018, 26(1): 132. [21] SONG B, HUA Q, SUN H, et al. Relevant analyses of pathogenic bacteria and inflammatory factors in neonatal purulent meningitis[J]. Exp Ther Med, 2018, 16(2): 1153. [22] 何晓玮, 钟涛, 刘凤琪, 等. 脓毒症患者病原菌分布及相关流行病学调查研究[J]. 中国预防医学杂志, 2019, 20(8): 676. [23] 王艳, 牛丽丽, 王海芳, 等. 血清降钙素原、白介素-6及肿瘤坏死因子-α对慢性阻塞性肺疾病急性加重患者不同病原菌感染的辅助判断价值[J]. 中国临床医生杂志, 2018, 46(3): 267. doi: 10.3969/j.issn.2095-8552.2018.03.006 [24] 郑晓燕, 吴芬芝, 杨婷, 等. CD64指数与降钙素原检测对恶性血液病合并细菌感染的早期诊断价值[J]. 中国卫生检验杂志, 2017, 27(21): 3111. [25] 翟小琳, 徐晓燕, 袁毅, 等. 类风湿关节炎合并感染患者血小板活化、血小板参数及炎症介质的变化研究[J]. 中华医院感染学杂志, 2016, 26(22): 5147. [26] 刘曙艳, 周雪红. 糖尿病并重症肺部感染病人不同病原菌血清与肺泡灌洗液中炎症因子变化及意义[J]. 齐鲁医学杂志, 2017, 32(5): 590. -





 下载:
下载: