-
研究[1]显示重症监护病房(ICU)住院后的死亡人数估计为5%~27%。尽管在过去的几十年里,降压病房广泛使用,ICU护理质量有所改善,仍有相当数量的ICU病人发生院内死亡。重症监护后的短期预后可由ICU内外因素决定[2-7]。另一方面的焦点主要集中ICU护理和特殊团队监督并识别这些病人的死亡风险[8]。虽然ICU的病人经过严格ICU护理后,死亡率有所下降,但有些死亡似乎不可避免,甚至缺乏预测手段,目前为止关于ICU住院病人死亡Nomogram预测模型的建立鲜见文献报道。本研究探讨ICU病人死亡率的预测因素并建立Nomogram预测模型。
-
回顾性分析2017-2019年安徽省第二人民医院所有入住的1 133例ICU病人临床资料。排除标准为病人从第一次入住ICU到死亡 < 48 h、病人年龄 < 18岁、入住过其他医院外科ICU、入住过其他医院的ICU。对于同一住院期间多次入住ICU的病人,仅考虑第一次入住ICU的结果。被纳入本研究的对象本人或家属签署知情同意书,本研究符合医院伦理委员会要求并通过审批。
-
临床资料包括是医院感染、年龄、性别、住院时间、ICU住院时间、手术、使用抗菌药物、高血压、糖尿病、低蛋白血症、输血、昏迷、格拉斯哥昏迷评分(GCS评分)、急性生理和慢性健康评估Ⅱ (APACHEⅡ评分)、气管切开、气管插管、呼吸机插管时间、动静脉插管、动静脉插管时间、导尿管插管、导尿管插管时间。病人在入住ICU时进行GCS评分和APACHEⅡ评分。为了确定住院死亡的原因,由主治医师审查所有死亡的全部医院记录。我们还记录了病人和家属是否下达了禁止复苏(DNR)的命令或在死亡前停止无效治疗的决定,在ICU入院前或ICU住院期间有记录的DNR状态的病人被排除在分析中。因此,在ICU成功出院后其入院期间有记录的DNR状态的病人也纳入分析。
-
采用χ2检验、t检验和logistic回归分析;采用R3.5.1将logistic回归分析中的独立预测因子绘制成可视化列线图并验证,绘制DCA。
-
对804例存活的ICU住院病人和329例死亡的ICU住院病人的临床资料进行评估,除年龄、住院时间、ICU住院时间、使用抗菌药物、低蛋白血症、手术等指标外,其他指标在2组之间的差异均有统计学意义(P < 0.05)(见表 1)。
变量 存活组(n=804) 死亡组(n=329) χ2 P 感染 是
否75
72945
2844.66 < 0.05 年龄/岁 ≤60
> 60264
540110
2190.04 > 0.05 性别 男
女522
282187
1426.52 < 0.05 APECHE Ⅱ评分/分 < 20
≥20587
217203
12614.14 < 0.05 住院时间/d < 30
≥30680
124277
520.03 > 0.05 ICU入住时间/d < 14
≥14655
149272
570.23 > 0.05 使用抗菌药物 是
否769
35312
170.35 > 0.05 昏迷 是
否411
393191
1384.51 < 0.05 高血压 是
否366
438177
1526.41 < 0.05 糖尿病 是
否411
393141
1886.38 < 0.05 低蛋白血症 是
否495
309213
1161.00 > 0.05 手术 是
否105
69949
2800.67 > 0.05 气管切开 是
否157
64737
29211.28 < 0.05 气管插管 是
否552
252254
758.31 < 0.05 呼吸机插管时间/d ≥7
< 7170
63457
2722.13 > 0.05 动静脉插管 是
否446
358251
7843.14 < 0.05 动静脉插管时间/d < 7
≥7634
170231
989.66 < 0.05 导尿管插管 是
否770
34302
277.25 < 0.05 导尿管插管时间/d < 7
≥7467
337230
9913.79 < 0.05 输血 是
否259
545141
18811.58 < 0.05 GCS评分(x±s)/分 7.23±4.16 6.51±3.86 2.80* < 0.05 *示t值 表 1 ICU住院病人死亡组和未死亡组临床资料比较
-
以是否死亡为因变量(否:0,是:1),将单因素分析结果中P < 0.05的变量纳入多因素logistic回归分析,将感染(否:0,是:1)、性别(男:0,女:1)、APECHE Ⅱ评分(< 20分:0,≥20分:1)、昏迷(否:0,是:1)、高血压(否:0,是:1)、糖尿病(否:0,是:1)、气管切开(否:0,是:1)、气管插管(否:0,是:1)、动静脉插管(否:0,是:1)、动静脉插管时间(< 7 d:0,≥7 d:1)、导尿管插管(否:0,是:1)、导尿管插管时间(< 7 d:0,≥7 d:1)、输血(否:0,是:1)、GCS评分等指标纳入回归方程。结果显示,医院感染、高血压、糖尿病、输血、GCS评分、APACHEⅡ评分≥20分、气管切开、气管插管、动静脉插管、动静脉插管时间≥7 d、导尿管插管、导尿管插管时间≥7 d为ICU住院病人死亡独立危险因素(P < 0.05)(见表 2)。
变量 B Wald χ2 OR 95% CI P 医院感染 0.631 4.26 1.876 1.037~3.043 < 0.05 性别 0.227 2.23 0.797 0.591~1.074 > 0.05 高血压 0.125 6.57 1.133 1.090~1.177 < 0.05 糖尿病 0.136 15.22 1.141 1.064~1.209 < 0.05 输血 0.545 6.37 1.357 1.102~3.421 < 0.05 昏迷 0.043 0.07 0.958 0.692~1.326 > 0.05 GCS评分 0.048 5.86 0.953 0.917~0.991 < 0.05 APACHEⅡ评分 0.870 2.35 2.638 0.794~8.692 < 0.05 气管切开 1.379 28.12 3.973 2.386~6.615 < 0.05 气管插管 0.442 8.79 1.562 1.163~2.266 < 0.05 动静脉插管 0.426 6.75 1.365 1.067~3.172 < 0.05 动静脉静脉插管时间 0.592 6.45 1.825 1.224~2.979 < 0.05 导尿管插管 0.701 4.44 2.016 1.050~3.870 < 0.05 导尿管插管时间 0.989 19.00 2.689 1.724~4.195 < 0.05 表 2 影响ICU住院病人死亡的多因素logistic回归分析
-
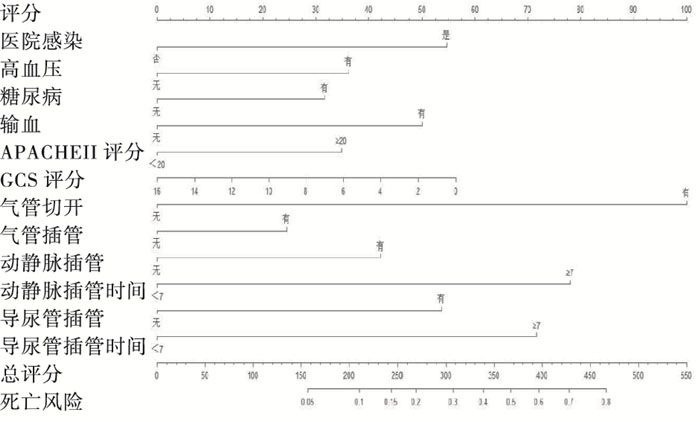
根据多因素logistic回归分析结果建立Nomogram模型,对各个风险因素进行打分,计算其总得分,总得分对应风险预测值,最后得出模型的C-index为0.748(P < 0.05)(见图 1)。
-
在Nomogram模型的基础上,对多因素logistic回归分析筛出来的变量进行ICU住院病人死亡的决策曲线分析,根据表 2结果显示气管切开的OR=3.973最大,因此将气管切开纳入简单模型,将医院感染、高血压、糖尿病、输血、GCS评分、APACHEⅡ评分、气管切开,气管插管、动静脉插管、动静脉插管时间、导尿管插管、导尿管插管时间等纳入复杂模型。结果显示阈值概率在(0.09~0.49)范围内,复杂模型的净利润高于简单模型,阈值概率在(0.49~0.87)范围内,简单模型的净利润高于复杂模型(见图 2)。
-
本研究发现ICU住院病人死亡率为29.03%,而多因素logistic回归分析医院感染、高血压、糖尿病、输血、低GCS评分、APACHEⅡ评分、气管切开,气管插管、动静脉插管、动静脉插管时间、导尿管插管、导尿管插管时间是ICU住院病人死亡的独立危险因素。
由于ICU床位的供不应求导致病人预后不良, 但我们不确定推迟ICU出院是否能提高病人的生存率。尽管降压病房已广泛使用,仍有相当数量的病人在ICU出院后死亡[9],我们的研究显示ICU住院时间及总住院时间在2组之间差异无统计学意义,与文献[9]报道一致。另一项研究表明,ICU住院病人死亡与其疾病严重程度、呼吸衰竭、脓毒血症等因素相关[10],我们的研究显示气管切开,气管插管、动静脉插管、导尿管插管、输血等多措施支持治疗可能与病人病情严重程度相关,医院感染可能导致病人脓毒血症等,而这些因素均是ICU住院病人死亡的独立危险因素,与文献[10]报道相一致。TATSUMI等[11]研究发现病人是否患有糖尿病和高血压与病人死亡率显著相关[11],我们的研究发现与之相近。我们的研究还发现气管切开是ICU病人死亡的独立危险因素,且OR最大(OR=3.973,95%CI:2.386~6.615),与KLEMM等[12]的发现一致。
Nomogram是一种用于事件结局预测分析的统计学模型,在临床中来指导临床决策[13],我们通过多因素logistic回归分析筛选出独立危险因素,然后绘制成Nomogram图,根据病人独立危险因素的特征,计算各独立危险因素得分,再计算其总得分,在风险图上找到其风险值,经验证该模型一致性良好(C-index=0.748,P < 0.05)。决策曲线分析是一种用于评估诊断测试并用于临床决策实践[14],我们的研究发现在阈值概率为(0.09~0.49)范围内,复杂模型的净利润高于简单模型,在这个阈值概率范围内,多因素形成的复杂模型可能具有更高的应用价值;阈值概率为(0.49~0.87)范围内,简单模型的净利润高于复杂模型;说明气管切开不仅与ICU病人死亡相关,同时可以预测病人死亡风险。
本研究有局限性需要讨论,纳入模型的影响因素不够全面,如病人体质量指数及一些反映病人疾病严重程度的血液检查结果未被纳入分析。
综上所述,本研究成功建立ICU住院病人死亡事件发生预测模型,该模型对指导临床制定个性化治疗措施以降低病人死亡率具有一定的指导意义。
预测ICU住院病人死亡的Nomogram模型
Nomogram model for predicting death of hospitalized ICU patients
-
摘要:
目的构建重症监护病房(ICU)住院病人死亡Nomogram预测模型,为降低ICU住院病人死亡率提供指导。 方法回顾性分析ICU 1 133例住院病人临床资料,采用logistic回归分析筛选ICU住院病人死亡危险因素,并构建可视化Nomogram预测模型,采用决策曲线分析(DCA)对简单评价模型和复杂评价模型进行比较。 结果多因素logistic回归分析显示医院感染(OR=1.876,95%CI:1.037~3.043)、高血压(OR=1.133,95%CI:1.090~1.177)、糖尿病(OR=1.141,95%CI:1.064~1.209)、输血(OR=1.357,95%CI:1.102~3.421)、低GCS评分(OR=0.953,95%CI:0.917~0.991)、APACHEⅡ评分(OR=2.638,95%CI:0.794~8.692)、气管切开(OR=3.973,95%CI:2.386~6.615)、气管插管(OR=1.562,95%CI:1.163~2.266)、动静脉插管(OR=1.365,95%CI:1.067~3.172)、动静脉插管时间(OR=1.825,95%CI:1.224~2.979)、导尿管插管(OR=2.016,95%CI:1.050~3.870)、导尿管插管时间(OR=2.689,95%CI:1.724~4.195)为ICU住院病人死亡独立危险因素(P < 0.05)。根据多因素logistic回归结果建立Nomogram模型,经验证预测模型一致性良好(C-index=0.748,P < 0.05)。DCA显示阈值概率在(0.09~0.49)范围内,复杂模型的净利润高于简单模型,阈值概率在(0.49~0.87)范围内,简单模型的净利润高于复杂模型。 结论成功建立预测ICU住院病人死亡的Nomogram预测模型。 Abstract:ObjectiveTo establish a Nomogram prediction model for inpatient mortality in intensive care units(ICU), and to provide guidance for reducing inpatient mortality in ICU. MethodsClinical data of 1 133 inpatients in ICU were analyzed retrospectively.Death risk factors of inpatients in ICU were screened by logistic regression analysis.Nomogram prediction model was constructed.Decision curve analysis(DCA) was used to compare simple and complex evaluation model. ResultsMultivariate logistic regression analysis showed that hospital infection(OR=1.876, 95% CI: 1.037-3.043), hypertension(OR=1.133, 95%CI: 1.090-1.177), diabetes meillitus (OR=1.141, 95% CI: 1.064-1.209), blood transfusion(OR=1.357, 95%CI: 1.102-3.421), low GCS score(OR=0.953, 95%CI: 0.917-0.991), APACHE Ⅱ score(OR=2.638, 95%CI: 0.794-8.692), tracheotomy(OR=3.973, 95%CI: 2.386-6.615), endotracheal intubation(OR=1.562, 95%CI: 1.163-2.266), arteriovenous cannulation(OR=1.365, 95%CI: 1.067-3.172), days of arteriovenous cannulation(OR=1.825, 95%CI: 1.224-2.979), urinary catheter intubation(OR=2.016, 95%CI: 1.050-3.870), and days of urinary catheter intubation(OR=2.689, 95%CI: 1.724-4.195) were independent risk factors for death of hospitalized ICU patients(P < 0.05).Nomogram model was established according to multivariate logistic regression results, and it was verified that the prediction model had good consistency(C-index=0.748, P < 0.05).DCA showed that the threshold probability was within the range of(0.09-0.49), and the net benefit of the complex model was higher than that of the simple model.The threshold probability was within the range of(0.49-0.87), the net benefit of the simple model was higher than that of the complex model. ConclusionsThe Nomogram model is successfully established to predict the death of ICU inpatients. -
Key words:
- intensive care unit /
- inpatients /
- mortality rate /
- Nomogram /
- prediction model
-
表 1 ICU住院病人死亡组和未死亡组临床资料比较
变量 存活组(n=804) 死亡组(n=329) χ2 P 感染 是
否75
72945
2844.66 < 0.05 年龄/岁 ≤60
> 60264
540110
2190.04 > 0.05 性别 男
女522
282187
1426.52 < 0.05 APECHE Ⅱ评分/分 < 20
≥20587
217203
12614.14 < 0.05 住院时间/d < 30
≥30680
124277
520.03 > 0.05 ICU入住时间/d < 14
≥14655
149272
570.23 > 0.05 使用抗菌药物 是
否769
35312
170.35 > 0.05 昏迷 是
否411
393191
1384.51 < 0.05 高血压 是
否366
438177
1526.41 < 0.05 糖尿病 是
否411
393141
1886.38 < 0.05 低蛋白血症 是
否495
309213
1161.00 > 0.05 手术 是
否105
69949
2800.67 > 0.05 气管切开 是
否157
64737
29211.28 < 0.05 气管插管 是
否552
252254
758.31 < 0.05 呼吸机插管时间/d ≥7
< 7170
63457
2722.13 > 0.05 动静脉插管 是
否446
358251
7843.14 < 0.05 动静脉插管时间/d < 7
≥7634
170231
989.66 < 0.05 导尿管插管 是
否770
34302
277.25 < 0.05 导尿管插管时间/d < 7
≥7467
337230
9913.79 < 0.05 输血 是
否259
545141
18811.58 < 0.05 GCS评分(x±s)/分 7.23±4.16 6.51±3.86 2.80* < 0.05 *示t值 表 2 影响ICU住院病人死亡的多因素logistic回归分析
变量 B Wald χ2 OR 95% CI P 医院感染 0.631 4.26 1.876 1.037~3.043 < 0.05 性别 0.227 2.23 0.797 0.591~1.074 > 0.05 高血压 0.125 6.57 1.133 1.090~1.177 < 0.05 糖尿病 0.136 15.22 1.141 1.064~1.209 < 0.05 输血 0.545 6.37 1.357 1.102~3.421 < 0.05 昏迷 0.043 0.07 0.958 0.692~1.326 > 0.05 GCS评分 0.048 5.86 0.953 0.917~0.991 < 0.05 APACHEⅡ评分 0.870 2.35 2.638 0.794~8.692 < 0.05 气管切开 1.379 28.12 3.973 2.386~6.615 < 0.05 气管插管 0.442 8.79 1.562 1.163~2.266 < 0.05 动静脉插管 0.426 6.75 1.365 1.067~3.172 < 0.05 动静脉静脉插管时间 0.592 6.45 1.825 1.224~2.979 < 0.05 导尿管插管 0.701 4.44 2.016 1.050~3.870 < 0.05 导尿管插管时间 0.989 19.00 2.689 1.724~4.195 < 0.05 -
[1] RANZANI OT, PRADA LF, ZAMPIERI FG, et al. Failure to reduce C-reactive protein levels more than 25% in the last 24 hours before intensive care unit discharge predicts higher in-hospital mortality: a cohort study[J]. J Crit Care, 2012, 27(5): 525.e9. [2] DALY K, BEALE R, CHANG RW. Reduction in mortality after inappropriate early discharge from intensive care unit: logistic regression triage model[J]. BMJ, 2001, 322(7297): 1274. doi: 10.1136/bmj.322.7297.1274 [3] SPRUNG CL, DANIS M, IAPICHINO G, et al. Triage of intensive care patients: identifying agreement and controversy[J]. Intensive Care Med, 2013, 39(11): 1916. doi: 10.1007/s00134-013-3033-6 [4] BROWN SE, RATCLIFFE SJ, HALPERN SD. Assessing the utility of ICU readmissions as a quality metric: an analysis of changes mediated by residency work-hour reforms[J]. Chest, 2015, 147(3): 626. doi: 10.1378/chest.14-1060 [5] WAGNER J, GABLER NB, RATCLIFFE SJ, et al. Outcomes among patients discharged from busy intensive care units[J]. Ann Intern Med, 2013, 159(7): 447. doi: 10.7326/0003-4819-159-7-201310010-00004 [6] 刘俊, 吴继雄, 张泽华, 等. IL-6、TNF-α与APACHEⅡ评分判断ICU老年重症感染病人预后的价值[J]. 蚌埠医学院学报, 2020, 45(8): 1048. [7] 郑可欣, 陈春蓉, 徐禹, 等. 镇静深度及深度镇静持续时间对ICU重症急性胰腺炎病人谵妄发生的影响[J]. 蚌埠医学院学报, 2022, 47(2): 265. [8] GOLDHILL DR, WORTHINGTON L, MULCAHY A, et al. The patientat-risk team: identifying and managing seriously ill ward patients[J]. Anaesthesia, 1999, 54(9): 853. doi: 10.1046/j.1365-2044.1999.00996.x [9] LEE J, CHO YJ, KIM SJ, et al. Who dies after ICU discharge? retrospective analysis of prognostic factors for in-hospital mortality of ICU survivors[J]. J Korean Med Sci, 2017, 32(3): 528. doi: 10.3346/jkms.2017.32.3.528 [10] EGBOHOU P, SAMA HD, MOUZOU T, et al. Causes of deaths in the intensives care unit of Sylvanus Olympio Teaching Hospital, Lomé, Togo[J]. Med Sante Trop, 2018, 28(3): 281. [11] TATSUMI Y, OHKUBO T. Hypertension with diabetes mellitus: significance from an epidemiological perspective for Japanese[J]. Hypertens Res, 2017, 40(9): 795. doi: 10.1038/hr.2017.67 [12] KLEMM E, NOWAK AK. Tracheotomy-Related Deaths[J]. Dtsch Arztebl Int, 2017, 114(16): 273. [13] IASONOS A, SCHRAG D, RAJ GV, et al. How to build and interpret a nomogram for cancer prognosis[J]. J Clin Oncol, 2008, 26(8): 1364. doi: 10.1200/JCO.2007.12.9791 [14] VICKERS AJ, CRONIN AM, ELKIN EB, et al. Extensions to decision curve analysis, a novel method for evaluating diagnostic tests, prediction models and molecular markers[J]. BMC Med Inform Decis Mak, 2008, 8: 53. -





 下载:
下载: