-
脓毒症休克有发病快、病情重等特点,可快速造成个体各个器官功能衰竭,最终导致死亡的发生。经过液体复苏、抗感染等积极治疗后脓毒症休克病人中仍有19%~51%发生死亡[1],这为临床救治带来了极大的挑战。休克的发生与心功能障碍构成恶性循环,对心功能进行及时评估、治疗能有效逆转心功能障碍,在一定程度上能降低死亡率[2]。休克指数(shock index, SI)是临床常用的用于评估休克的发生及严重程度的指标,但其容易受舒张压的影响,故常采用改良休克指数(modified shock index,MSI)对其进行修正以减轻舒张压的影响作用。相关研究[3]表明MSI较SI能更有效更准确地评估急性心肌梗死病人的短期预后,且MSI对肺栓塞、主动脉夹层等重症疾病的预后有预测价值。但目前对MSI与脓毒症休克病人心功能障碍及预后相关性的探讨较少。故本研究以MSI为评价标准,以脓毒症休克病人为研究对象,探讨MSI与其心功能障碍及预后的相关性。现作报道。
-
选取2017年1月至2019年10月于我院治疗的脓毒症休克病人,纳入标准: (1)均符合“第三版脓毒症与感染性休克定义的国际共识”(简称“脓毒症3.0”)[4]诊断标准中脓毒症休克的病人,诊断依据为在全身系统感染的基础上有收缩压低于90mmHg或血压下降超过40mmHg表现;(2)从发病开始到入院 < 3d;(3)年满18周岁,病人家属愿意参与本次研究的病人。排除标准: (1)孕产妇;(2)合并有急性心脑血管事件;(3)合并有晚期恶性肿瘤;(4)有容量复苏禁忌证;(5)非窦性心律;(6)血流动力学不稳定,需在短时间内反复多次使用血管活性药物;(7)临床资料不全,不能参与本次研究。本研究共纳入139例病人,其中男82例,女57例,平均年龄(57.26±4.83)岁。
-
入院时收集所有病人基本临床资料、急性生理与慢性健康评分(acute physiology and chronic health evaluation-Ⅱ,APACHE-Ⅱ)、实验室检测指标及心脏功能,并计算入院时SI、平均动脉压(mean arterial pressure,MAP)、MSI。临床资料包括年龄、性别、吸烟、饮酒史、体温、呼吸频率、心率、收缩压、舒张压、感染部位及合并症等。
实验室指标包括白细胞计数、血红蛋白、C反应蛋白(C reactive protein,CRP)、血尿素氮(blood urea nitrogen,BUN)、血清肌酐(serum creatinine,Scr)。入院时抽取病人静脉血5 mL,采用全血自动血液分析仪(迈瑞,深圳)检测白细胞计数、血红蛋白、CRP;Hitachi 7020型全自动分析仪检测BUN、Scr;AQT90免疫分析仪检测N端脑钠肽前体(nterminal pro-brain natriuretic peptide,NT-proBNP)水平。
APACHE-Ⅱ[7]系统由急性生理、年龄和慢性健康三部分组成,理论最高分为71分,得分越高说明病情越严重,其中15分以下为非重症。彩色超声诊断仪(美国,GE,vivid E9迈瑞DC-8)检测心指数(cardiac index,CI)、左心室射血分数(left ventricular ejection fractions,LVEF)、左心室舒张末期容积(left ventricular end-diastolic volume,LVEDV)。
SI=心率/收缩压;MAP=(舒张压×2+收缩压)/3;MSI=心率/MAP。从入院开始随访1个月后评估所有病人的预后情况,根据其预后分为生存组及死亡组。
-
采用t检验、χ2检验、Pearson相关分析和多因素logistic回归分析。
-
从入院开始随访139例脓毒症休克病人1个月,其中有83例病人生存,56例发生死亡,死亡率40.28%。
-
生存组病人收缩压、舒张压均高于死亡组,心率、APACHE-Ⅱ评分均低于死亡组(P < 0.01);2组病人年龄、性别、体质量指数(BMI)、吸烟饮酒史、体温、呼吸频率、感染部位、合并症、白细胞计数、血红蛋白、CRP、BUN、Scr水平差异均无统计学意义(P>0.05)(见表 1)。
指标 生存组(n=83) 死亡组(n=56) t P 年龄/岁 57.54±9.45 56.87±10.56 0.39 >0.05 性别 男 47 35 0.48* >0.05 女 36 21 BMI/(kg/m2) 23.45±3.34 23.15±3.18 0.53 >0.05 吸烟 34 30 2.45* >0.05 饮酒 39 32 1.38* >0.05 体温/℃ 37.72±1.45 37.78±1.61 0.22 >0.05 呼吸/(次/分) 24.23±4.24 25.02±4.83 0.87 >0.05 心率/(次/分) 101.34±15.43 116.23±14.98 5.68 < 0.01 收缩压/mmHg 83.03±12.23 76.45±9.34 3.48 < 0.01 舒张压/mmHg 69.23±8.91 60.12±12.52 4.70 < 0.01 感染部位 腹腔 30 27 2.33* >0.05 肺部 34 20 泌尿系统 12 5 其他部位 7 4 合并症 糖尿病 26 17 0.02* >0.05 高血压 37 28 0.40* >0.05 高脂血症 30 19 0.05* >0.05 肝肾疾病 27 20 0.15* >0.05 白细胞/(×109/L) 14.52±2.67 13.97±2.45 1.25 >0.05 血红蛋白/(g/L) 105.34±11.34 106.56±11.49 0.62 >0.05 CRP/(mg/L) 125.47±18.35 127.23±17.49 0.57 >0.05 BUN/(mmol/L) 12.56±2.45 11.89±1.67 1.92 >0.05 Scr/(μmmol/L) 106.35±22.34 107.48±21.45 0.23 >0.05 APACHE-Ⅱ评分/分 17.45±3.13 21.65±4.06 6.54 < 0.01 *示χ2值 表 1 基本资料比较(x±s)
-
生存组病人MAP、CI和LVEF均高于死亡组(P < 0.01),而NT-proBNP、LVEDV、SI和MSI均低于死亡组(P < 0.01)(见表 2)。
分组 n MAP/mmHg NT-proBNP/(ng/mL) CI/(L·min-1·m-2) LVEF/% LVEDV/mL SI MSI 生存组 83 73.67±10.45 4 919.33±773.91 4.18±0.86 51.34±9.23 88.22±12.32 1.13±0.27 1.43±0.21 死亡组 56 65.92±11.23 5 767.21±875.83 3.68±0.76 43.23±8.45 96.45±14.89 1.26±0.31 1.74±0.32 t — 5.16 6.01 4.37 5.31 3.55 2.21 5.96 P — < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 表 2 2组休克相关指数及心功能比较(x±s)
-
Pearson相关分析显示,MSI与脓毒症休克病人的NT-proBNP、LVEDV水平呈正相关(r=0.601、0.598,P < 0.01),与CI、LVEF呈负相关(r=-0.683、-0.659,P < 0.01)。
-
APACHE-Ⅱ评分、SI、MSI和LVEF升高均是脓毒症休克病人死亡的危险因素(P < 0.05~P < 0.01);MAP、CI和LVEDV升高均是脓毒症休克病人死亡的保护因素(P < 0.05~P < 0.01)(见表 3)。
因素 B SE Waldχ2 P OR 95%CI 心率 0.026 0.031 0.68 >0.05 1.026 0.965~1.091 收缩压 -0.019 0.034 0.30 >0.05 0.981 0.918~1.049 舒张压 0.044 0.035 1.57 >0.05 1.045 0.975~1.120 APACHE-Ⅱ评分 0.512 0.166 9.52 < 0.01 1.668 1.205~2.310 MAP -0.149 0.055 7.38 < 0.01 0.861 0.774~0.959 SI 4.009 1.571 6.51 < 0.05 55.070 2.534~1196.696 MSI 11.416 2.843 16.13 < 0.01 9.077×105 (345.215~2.386)×108 NT-proBNP 0.002 0.002 0.57 >0.05 1.002 0.997~1.007 CI -1.658 0.589 7.92 < 0.01 0.191 0.060~0.605 LVEF 0.231 0.071 10.67 < 0.01 1.259 1.097~1.446 LVEDV -0.061 0.029 4.31 < 0.05 0.941 0.889~0.997 常量 -34.296 14.065 5.95 < 0.05 0.000 — 表 3 影响脓毒症休克病人预后的多因素logistic回归分析
-
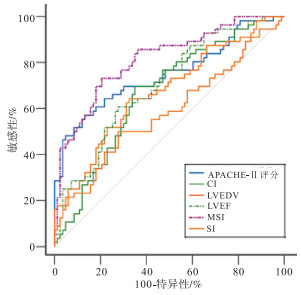
ROC曲线显示,MSI预测脓毒症休克病人预后的曲线下面积(AUC)为0.815,高于其他指标(Z=2.015、2.998、2.941,2.459、4.279,P < 0.05)(见图 1、表 4)。
变量 AUC SE 95%CI APACHE-Ⅱ评分 0.749 0.044 0.669~0.819 CI 0.668 0.046 0.583~0.745 LVEDV 0.668 0.047 0.583~0.745 LVEF 0.699 0.044 0.615~0.774 MSI 0.815 0.037 0.741~0.876 SI 0.589 0.050 0.502~0.671 表 4 不同指标对脓毒症休克病人预后的预测价值
-
老年、肿瘤、侵入性操作等因素导致脓毒症休克的发生率逐渐上升,也进一步导致脓毒症休克成为ICU内病人死亡的重要疾病之一。目前对于脓毒症休克的治疗手段不断优化,治疗效果有所提升,但在早期对病人预后进行的评价指标目前仍尚存争议。脓毒症休克发生时心脏是炎症反应的重要靶器官,心脏功能障碍将进一步加重休克严重程度[5]。对于脓毒症休克常采用抽血检验以及多种仪器检测共同评估心功能。MSI作为SI的修正指数在临床上简单易得,无需大量仪器检测及指标分析,目前已有大量研究将其用于评估急性创伤、重症疾病的预后[6]。故本研究将MSI作为评价指标之一,探讨其与脓毒症休克病人心功能障碍及预后的相关性。
心功能的评价包括血流动力学、心脏结构等各方面指标,本研究结果显示,生存组病人CI、LVEF高于死亡组而NT-proBNP、LVEDV低于死亡组,且通过Pearson相关分析提示,MSI与脓毒症休克病人的NT-proBNP、LVEDV水平呈明显正相关,与CI和LVEF呈明显负相关。NT-proBNP、LVEDV检测值越高而CI、LVEF检测值越低说明心功能损伤越严重,这提示了MSI与脓毒症休克病人的心功能障碍程度呈正相关。在脓毒症休克早期心脏血流动力学如CI等发生改变[7],随之心肌应力、心肌结构改变导致LVEF、LVEDV发生改变,同时心肌细胞受损NT-proBNP水平增加[8-9],但这一系列参数的获得所需时间长,过程及操作步骤繁琐,而MSI仅需检测心率和血压即刻获得,更为方便快捷。故在入院时通过对MSI的计算可反映出病人心功能状态,以便及时进行后续治疗。
通过单因素分析可见2组病人的心率、收缩压、舒张压、APACHE-Ⅱ评分、MAP、SI、MSI、心功能指标差异均有统计学意义。但通过logistic多因素回归分析可见APACHE-Ⅱ评分、SI、MSI、LVEF是脓毒症休克病人死亡的独立危险因素。虽然单因素分析示2组NT-proBNP比较差异显著,但通过logistic回归分析可见其P=0.451,说明NT-proBNP并不是脓毒症休克病人预后的危险因素,这与季兵等[10]提出的NT-proBNP非脓毒症的预后独立危险因素研究结果类似,其原因可能与CI、LVEF、LVEDV等心功能指标与NT-proBNP存在较高共线性有关。APACHE-Ⅱ评分系统通过对病人急性、慢性生理均作出了相应评估,得分越高病情越严重,预后越差。
SI和MSI均是心率与血压的比值,对于脓毒症休克病人来说影响心率及血压的因素众多,但MSI是心率与MAP的比值,有效削弱了舒张压的干扰作用。TERCEROS-ALMANZA等[11]学者研究表明MSI可以用于评估休克病人是否需要进行输血治疗。王艳飞等[12]学者指出MSI能更为准确地评估非ST段抬高型心肌梗死病人的预后情况。对于脓毒症休克病人而言心脏收缩及舒张功能发生异常,LVEDV升高、LVEF水平下降,LVEF的持续性下降未能得到有效纠正将加重休克的严重程度,最终导致死亡[13]。故LVEF的低水平是脓毒症休克病人预后的危险因素。
综上所述, 除APACHE-Ⅱ评分、LVEF以外,MSI也是脓毒症休克病人死亡的危险因素。同时MSI与脓毒症休克病人的心功能障碍程度呈正相关。故应在脓毒症休克发生或入院时对病人进行MSI评估,可将其作为心功能障碍及脓毒症休克死亡发生的预测因子之一。
改良休克指数对脓毒症休克病人预后风险的预测价值
Predictive value of modified shock index on prognostic risk in septic shock patients
-
摘要:
目的探讨改良休克指数(MSI)与脓毒症休克病人心功能障碍和预后的相关性。 方法选取脓毒症休克病人139例, 收集入院时一般临床资料、实验室检测指标、急性生理与慢性健康评分(APACHE-Ⅱ)、心功能指标, 计算入院时休克指数(SI)、平均动脉压(MAP)和MSI, 根据其1个月预后情况分为生存组及死亡组。应用Pearson相关模型分析MSI与脓毒症休克病人心功能的相关性, 并采用logistic多因素回归分析影响脓毒血症休克预后的危险因素, 使用ROC曲线分析MSI对脓毒症休克病人预后风险的预测价值。 结果生存组病人收缩压、舒张压均高于死亡组, 而心率、APACHE-Ⅱ评分均低于死亡组(P < 0.01)。生存组病人MAP、心指数(CI)、左心室射血分数(LVEF)均高于死亡组(P < 0.01), N端脑钠肽前体(NT-proBNP)、左心室舒张末期容积(LVEDV)、SI、MSI均低于死亡组(P < 0.01)。MSI与脓毒症休克病人的NT-proBNP、LVEDV水平呈正相关(r=0.601、0.598, P < 0.01), 与CI和LVEF呈负相关(r=-0.683、-0.659, P < 0.01)。APACHE-Ⅱ、SI、MSI、和LVEF升高均是脓毒症休克病人死亡的危险因素(OR=1.668、55.070、9.077×105、1.259, P < 0.05~P < 0.01);MAP、CI和LVEDV升高均是脓毒症休克病人死亡的保护因素(OR=0.861、0.191、0.941, P < 0.05~P < 0.01)。 结论对于脓毒症休克病人而言, MSI越高病人心功能越差; 同时MSI是病人死亡的独立危险因素。入院时可将MSI作为心功能障碍及预后的预测因子。 Abstract:ObjectiveTo investigate the predictive value of modified shock index (MSI) on cardiac dysfunction and prognostic risk in septic shock patients. MethodsA total of 139 patients with septic shock were selected, the general clinical data, laboratory testing indicators, APACHE-Ⅱ score and cardiac function indicators were collected at admission, shock index (SI), mean arterial pressure (MAP) and MSI were calculated.According to their 1-month prognosis, the patients were divided into survival group and death group.Pearson correlation model was used to analyze the correlation between MSI and cardiac function in septic shock patients, and logistic multivariate regression analysis was used to analyze the risk factors affecting the prognosis of septic shock. ResultsIn survival group, the systolic blood pressure and diastolic blood pressure were higher, while heart rate and APACHE-Ⅱ score were lower than those in death group (P < 0.01).MAP, cardiac index (CI) and left ventricular ejection fraction (LVEF) were higher than those in death group (P < 0.01), while N-terminal pro brain natriuretic peptide (NT-proBNP), left ventricular end diastolic volume (LVEDV), SI and MSI were lower than those in death group (P < 0.01).MSI was positively correlated with NT-proBNP and LVEDV levels in septic shock patients (r=0.601, 0.598, P < 0.01), and was negatively correlated with CI and LVEF (r=-0.683, -0.659, P < 0.01).The increased APACHE-Ⅱ, SI, MSI and LVEF were all risk factors for mortality of the septic shock patients (OR=1.668, 55.070, 9.077×105, 1.259, P < 0.05 to P < 0.01), while the increases of MAP, CI and LVEDV were the protective factors for mortality of the septic shock patients (OR=0.861, 0.191, 0.941, P < 0.05 to P < 0.01). ConclusionsFor patients with septic shock, the higher the MSI, the worse the cardiac function.At the same time, MSI is an independent risk factor for mortality of septic shock patients, and MSI can be used as a predictor of cardiac dysfunction and prognosis at admission. -
Key words:
- septic shock /
- modified shock index /
- cardiac function /
- prognosis
-
表 1 基本资料比较(x±s)
指标 生存组(n=83) 死亡组(n=56) t P 年龄/岁 57.54±9.45 56.87±10.56 0.39 >0.05 性别 男 47 35 0.48* >0.05 女 36 21 BMI/(kg/m2) 23.45±3.34 23.15±3.18 0.53 >0.05 吸烟 34 30 2.45* >0.05 饮酒 39 32 1.38* >0.05 体温/℃ 37.72±1.45 37.78±1.61 0.22 >0.05 呼吸/(次/分) 24.23±4.24 25.02±4.83 0.87 >0.05 心率/(次/分) 101.34±15.43 116.23±14.98 5.68 < 0.01 收缩压/mmHg 83.03±12.23 76.45±9.34 3.48 < 0.01 舒张压/mmHg 69.23±8.91 60.12±12.52 4.70 < 0.01 感染部位 腹腔 30 27 2.33* >0.05 肺部 34 20 泌尿系统 12 5 其他部位 7 4 合并症 糖尿病 26 17 0.02* >0.05 高血压 37 28 0.40* >0.05 高脂血症 30 19 0.05* >0.05 肝肾疾病 27 20 0.15* >0.05 白细胞/(×109/L) 14.52±2.67 13.97±2.45 1.25 >0.05 血红蛋白/(g/L) 105.34±11.34 106.56±11.49 0.62 >0.05 CRP/(mg/L) 125.47±18.35 127.23±17.49 0.57 >0.05 BUN/(mmol/L) 12.56±2.45 11.89±1.67 1.92 >0.05 Scr/(μmmol/L) 106.35±22.34 107.48±21.45 0.23 >0.05 APACHE-Ⅱ评分/分 17.45±3.13 21.65±4.06 6.54 < 0.01 *示χ2值 表 2 2组休克相关指数及心功能比较(x±s)
分组 n MAP/mmHg NT-proBNP/(ng/mL) CI/(L·min-1·m-2) LVEF/% LVEDV/mL SI MSI 生存组 83 73.67±10.45 4 919.33±773.91 4.18±0.86 51.34±9.23 88.22±12.32 1.13±0.27 1.43±0.21 死亡组 56 65.92±11.23 5 767.21±875.83 3.68±0.76 43.23±8.45 96.45±14.89 1.26±0.31 1.74±0.32 t — 5.16 6.01 4.37 5.31 3.55 2.21 5.96 P — < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 < 0.01 表 3 影响脓毒症休克病人预后的多因素logistic回归分析
因素 B SE Waldχ2 P OR 95%CI 心率 0.026 0.031 0.68 >0.05 1.026 0.965~1.091 收缩压 -0.019 0.034 0.30 >0.05 0.981 0.918~1.049 舒张压 0.044 0.035 1.57 >0.05 1.045 0.975~1.120 APACHE-Ⅱ评分 0.512 0.166 9.52 < 0.01 1.668 1.205~2.310 MAP -0.149 0.055 7.38 < 0.01 0.861 0.774~0.959 SI 4.009 1.571 6.51 < 0.05 55.070 2.534~1196.696 MSI 11.416 2.843 16.13 < 0.01 9.077×105 (345.215~2.386)×108 NT-proBNP 0.002 0.002 0.57 >0.05 1.002 0.997~1.007 CI -1.658 0.589 7.92 < 0.01 0.191 0.060~0.605 LVEF 0.231 0.071 10.67 < 0.01 1.259 1.097~1.446 LVEDV -0.061 0.029 4.31 < 0.05 0.941 0.889~0.997 常量 -34.296 14.065 5.95 < 0.05 0.000 — 表 4 不同指标对脓毒症休克病人预后的预测价值
变量 AUC SE 95%CI APACHE-Ⅱ评分 0.749 0.044 0.669~0.819 CI 0.668 0.046 0.583~0.745 LVEDV 0.668 0.047 0.583~0.745 LVEF 0.699 0.044 0.615~0.774 MSI 0.815 0.037 0.741~0.876 SI 0.589 0.050 0.502~0.671 -
[1] SHIRAZY M, OMAR I, ABDULJABBAR D, BOUSSELMI K, et al. Prevalence and prognostic impact of hypernatremia in sepsis and septic shock patients in the intensive care unit: a single centre experience[J]. J Crit Care Med (Targu Mures), 2020, 6(1): 52. doi: 10.2478/jccm-2020-0001 [2] 王宝权, 李男, 付海燕, 等. 重症医学科脓毒症和脓毒性休克患者影响预后相关因素分析[J]. 中国感染与化疗杂志, 2019, 19(5): 499. [3] CARRARA M, BABINI G, BASELLI G et al. Blood pressure variability, heart functionality, and left ventricular tissue alterations in a protocol of severe hemorrhagic shock and resuscitation[J]. J Appl Physiol (1985), 2018, 125(4): 1011. doi: 10.1152/japplphysiol.00348.2018 [4] 黄伟. 《第三版脓毒症与感染性休克定义国际共识》解读[J]. 中国实用内科杂志, 2016, 36(11): 959. [5] OZSU S, ERBAY M, DURMUŞ ZG, et al. Classification of high-risk with cardiac troponin and shock index in normotensive patients with pulmonary embolism[J]. J Thromb Thrombolysis, 2017, 43(2): 179. doi: 10.1007/s11239-016-1443-3 [6] 路坤, 何先弟, 汪华学, 等. 脓毒症相关急性肾损伤在连续肾替代治疗早期降钙素原的预测价值[J]. 蚌埠医学院学报, 2020, 45(1): 60. [7] KIM JS, KIM M, KIM YJ, et al. Troponin testing for assessing sepsis-induced myocardial dysfunction in patients with septic shock[J]. J Clin Med, 2019, 8(2): 239. doi: 10.3390/jcm8020239 [8] CAMPOS-SERRA A, MONTMANY-VIOQUE S, REBASA-CLADERA P, et al. The use of the shock index as a predictor of active bleeding in trauma patients[J]. Cir Esp (Engl Ed), 2018, 96(8): 494. doi: 10.1016/j.ciresp.2018.04.004 [9] LI J, NING B, WANG Y, et al. The prognostic value of left ventricular systolic function and cardiac biomarkers in pediatric severe sepsis[J]. Medicine, 2019, 98(13): e15070. doi: 10.1097/MD.0000000000015070 [10] 季兵, 朱建良, 马丽梅, 等. 早期集束化治疗对脓毒症及脓毒性休克患者预后的影响[J]. 中华急诊医学杂志, 2019(2): 170. [11] TERCEROS-ALMANZA LJ, GARCÍA-FUENTES C, BERMEJO-AZNÁREZ S, et al. Prediction of massive bleeding. Shock index and modified shock index[J]. Med Intensiva, 2017, 41(9): 532. doi: 10.1016/j.medin.2016.10.016 [12] 王艳飞, 赵春生, 于健, 等. 红细胞分布宽度与修正休克指数对非ST段抬高型心肌梗死预后的关系研究[J]. 河北医药, 2019, 41(16): 2494. [13] 王烁, 吴彩军, 杨军, 等. 脓毒症休克患者心功能的动态变化及对预后的影响[J]. 中华急诊医学杂志, 2018, 27(4): 389. -





 下载:
下载: